بیمارستان سینا- معرفی بیمار: بیمار آقای 65 سالهای است که با کاهش هوشیاری توسط اورژانس پیشبیمارستانی به بخش اورژانس آورده شده است. همسر بیمار ذکر میکند شوهرش تا یک ساعت قبل سالم بوده و هنگامی که به اتاق بیمار مراجعه کرده، او را نقش بر زمین پیدا میکند. بیمار سابقه فشار خون بالا و چند نوبت بستری در CCU را به دلیل درد قفسه سینه دارد. بیمار از داروهای آسپیرین، متوپرولول، کاپتوپریل و آتورواستاتین استفاده میکند. در حال حاضر بیمار با تحریک دردناک چشمانش را باز میکند و اندامهای فوقانی و تحتانی را مختصری حرکت میدهد، ولی دست معاینهگر را نمیگیرد. تنها پاسخ کلامی بیمار نالهای است که به دنبال تحریک دردناک شنیده میشود. علائم حیاتی وی به شرح زیر است:
BP: 210/100
HR: 77
RR:25
Axillary Temp: 36.4°C
O2Sat: 82% o- room air
به نظر شما اقدامات لازم در برخورد با این بیمار به ترتیب اولویت کدام است؟
علل ایجادکننده کاهش هوشیاری
کاهش هوشیاری شکایتی شایع در بخش اورژانس است. اختلالات متابولیک، سموم، عفونتها و ضایعات ساختمانی مغز میتوانند موجب کاهش هوشیاری شوند. سیستم فعال کننده مشبک صعودی که در قسمت پشتی ساقه مغز واقع شده، مسئول هوشیاری انسان است. هرگونه آسیب مستقیم این ناحیه، مثلا به دنبال سکته مغزی یا اثر عوامل بیماریزا بر این ناحیه، موجب کاهش هوشیاری میشود. گاهی کاهش هوشیاری بدون درگیری این ناحیه رخ میدهد. درگیری دوطرفه نیمکرههای مخ که مراکز شناخت در آنها قرار دارد، میتواند بدون درگیری سیستم مشبک صعودی موجب کاهش هوشیاری شود.
رویکرد به بیمار
مانند اغلب بیماران مراجعهکننده به اورژانس، در بیماران دچار کاهش هوشیاری، در ابتدا نیاز به ارزیابی و پایدارسازی وضعیتهای سریعا تهدید کننده حیات در بیمار است. این موارد شامل راه هوایی(A: airway)، تنفس (B: breathing) و گردش خون (C: circulation) است. بیمار ممکن است به دلیل کاهش هوشیاری قادر به محافظت از راه هوایی خود نباشد و نیاز به تعبیه راه هوایی مطمئن (معمولا از طریق لولهگذاری تراشه) به عنوان اولین قدم برخورد با بیمار محسوب میشود. استفاده از معیار کومای گلاسکو (GCS) روش معمولی جهت بررسی نیاز به لولهگذاری تراشه در بیماران است. اغلب مولفین پیشنهاد به لولهگذاری تراشه را در بیماران با GCS کمتر یا مساوی 8 میکنند. با این حال در بیماران با GCS بالاتر هم ممکن است به دلایلی چون احتمال بالای بدتر شدن وضعیت بالینی، نیاز بیمار به انجام اقدامات تشخیصی یا درمانی در خارج از بخش اورژانس، نبود رفلکس گگ و ... تصمیم به لولهگذاری تراشه گرفت.
ممکن است بیمار علیرغم تواناییاش در محافظت از راه هوایی، به دلیل اشباع اکسیژن پایین، سطح دیاکسید کربن بالای خون یا دیسترس و خستگی تنفسی نیاز به حمایت تنفسی داشته باشد. حمایت تنفسی برحسب مورد ممکن است شامل تجویز اکسیژن با کانولای بینی یا انواع ماسک، تهویه مکانیکی غیرتهاجمی یا تهویه مکانیکی تهاجمی با لولهگذاری تراشه باشد.
ممکن است بیمار دچار کاهش هوشیاری در شوک باشد. در این بیماران برحسب نوع شوک، درمان معمولا شامل تجویز مایعات داخل وریدی یا استفاده از وازوپرسورها و اینوتروپها است. در صورتی که بیمار دچار هوشیاری قربانی تروما باشد، باید به کنترل خونریزی خارجی و درمان شوک انسدادی (پنوموتوراکس فشارنده و تامپوناد قلبی) به عنوان علل احتمالی شوک توجه ویژه کرد. انجام نوار قلب در تمام بیماران دچار کاهش هوشیاری در این مرحله توصیه میشود.
همزمان با ارزیابی و پایدارسازی B، A و C در بیمار، علل قابل برگشت کاهش هوشیاری باید مدنظر قرار گیرد و درمان شود. این علل شامل هیپوکسی، هیپوگلیسمی، مسمومیت با اپیوئیدها و انسفالوپاتی ورنیکه است. داروهای تجویزی در این مرحله به اصطلاح پادزهرهای عمومی (universa- antidotes) نامیده میشوند. لزوم و نحوه تجویز این داروها در ستون سمت چپ صفحه آمده است.
پس از پایدارسازی B، A و C و بررسی نیاز به لولهگذاری تراشه و در صورت لزوم تجویز پادزهرهای عمومی، نیاز به شناسایی و درمان سایر علل کاهش هوشیاری احساس میشود. با توجه به گستردگی علل ایجاد کننده کاهش هوشیاری، استفاده از الگوریتم زیر میتواند جهت راهنمایی قدمهای مورد نیاز برای هر گروه از بیماران کمککننده باشد. بیماران به یکی از سه دسته زیر تقسیم میشوند.
بیماران دچار کاهش هوشیاری که شرح حال یا شواهد تروما بر بدنشان مشاهده میشود: در این بیماران، در صورتی که گردن بیمار ثابت نشده، گردن بیمار با استفاده از کولار گردنی و ثابت کننده سر ثابت شود و وجود نشانههای فتق مغزی (تغییرات مردمک، معاینه حرکتی اندامها و وجود رفلکس کوشینگ) در بیمار بررسی شود. در صورت عدم وجود نشانههای فتق مغزی، پس از پایدارسازی اولیه جهت بیمار CT اسکن مغز انجام و براساس نتیجه آن، اقدامات درمانی بعدی انجام میشود.
در بیماران دچار شواهد فتق مغزی، باید سر تخت بالا آورده شود، لولهگذاری تراشه با رعایت بیحرکتی ستون فقرات انجام شود، بیمار تحت تهویه مکانیکی جهت هیپرونتیلاسیون خفیف (PaCO2 حدود 35 میلیمتر جیوه) قرار گیرد، عوامل هیپراسمولار مانند مانیتول (gr/kg 1- 25/0) یا سالین هیپرتونیک تجویز و به جراح اعصاب اطلاع داده شود. پس از اقدامات فوق، با توجه به پاسخ بیمار به درمانهای کاهش دهنده فشار داخل جمجمه، موجود بودن و فاصله دستگاه CT اسکن با بخش اورژانس و حضور جراح اعصاب، تصمیم به انجام CT اسکن مغز، ترفیناسیون جمجمه در اورژانس یا انتقال بیمار به اتاق عمل گرفته میشود.
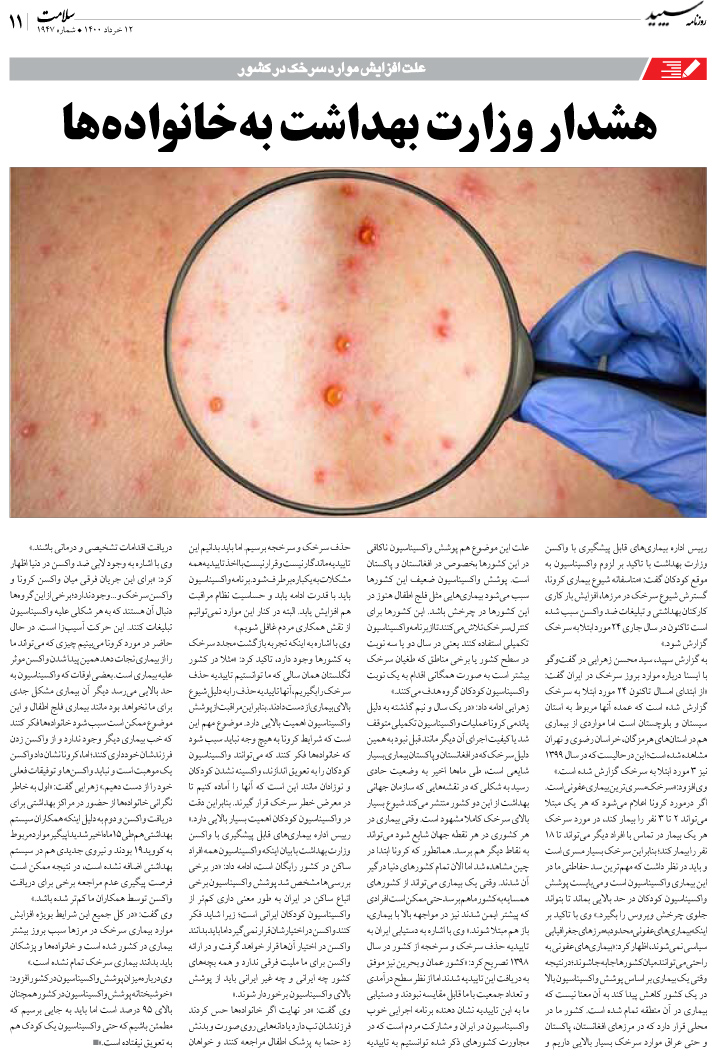
بیماران دچار کاهش هوشیاری با شک به منشا عفونی: با توجه به مرگومیر و عوارض بالای مننگوانسفالیت در صورت تاخیر در درمان، در بیماران دچار کاهش هوشیاری که تبدار یا دچار سپسیس هستند یا به دلیل شرح حال شک به منشا عفونی وجود دارد، درمان تجربی مننگوانسفالیت تا زمان رد قطعی آن توصیه میشود. در بیماران بزرگسال سفتریاکسون (2 گرم هر 12 ساعت)، وانکومایسین (2 گرم روزانه، منقسم در دو تا چهار دوز) و در بیماران بالای 50 سال اضافه کردن آمپیسیلین (2 گرم هر 4 ساعت)، درمان پیشنهادی تجربی مننژیت و آسیکلوویر (mg/kg 10 هر 8 ساعت) درمان تجربی انسفالیت است (وانکومایسین، آمپیسیلین و آسیکلوویر نیاز به تغییر دوز در بیماران دچار نارسایی کلیه دارند). در این بیماران پس از دریافت دوز اول آنتیبیوتیک، CT اسکن مغز انجام میشود و سپس در صورت نبود ممنوعیت، تحت پونکسیون کمری جهت آنالیز و کشت CSF قرار میگیرند.
بیماران دچار کاهش هوشیاری بدون شواهد تروما یا شک به منشا عفونی: این بیماران بیشترین بیماران دچار کاهش هوشیاری را شامل میشوند. برای این بیماران باید CT اسکن مغز و بررسیهای توکسیک و متابولیک انجام شود. بررسیهای آزمایشگاهی پیشنهادی شامل شمارش سلولهای خون، الکترولیتهای سرم (سدیم، پتاسیم، کلسیم، فسفر، منیزیم)، اوره، کراتینین، گلوکز، تستهای عملکرد کبد، لاکتات، اسمولاریتی سرم، گاز خون شریانی یا وریدی، زمان پروترومبین و زمان نسبی ترومبوپلاستین و غربالگری دارویی (ادرار یا سرم) است. در بیماران خاص ممکن است تستهای عملکرد تیروئید یا آدرنال، کشت خون یا سایر مایعات، اسمیر خون، بررسیهای انعقادی (سطح فیبرینوژن، محصولات تخریب فیبرینوژن، دیدایمر و ...)، کواُکسیمتری یا سطح سرمی بعضی داروها کمککننده باشد. در صورتی که در CT اسکن ضایعهای رویت شود یا در بررسیهای توکسیک متابولیک تشخیصی مطرح شود، درمان برحسب مورد انجام میشود. در غیراین صورت، انجام پونکسیون کمری (با شک به وجود SAH، مننگوانسفالیت، مننژیت کارسینوماتوز و ...) و در صورت نرمال بودن آن، انجام MRI (با شک به آسیب هیپوکسیک مغز، CVA و ...) توصیه میشود. در هر بیمار دچار کاهش هوشیاری که در بررسیهای اولیه تشخیص قطعی مطرح نشده، خصوصا در بیمارانی که دچار تغییر متناوب سطح هوشیاری هستند یا در معاینه یافتههای عصبی مطرح کننده تشنج یافت میشود، انجام EEG جهت رد تشنج مداوم بدون حرکات تشنجی توصیه میشود. در صورت عدم امکان انجام EEG و شک بالا به تشنج مداوم بدون حرکات تشنجی، میتوان لورازپام (2-1 میلیگرم وریدی – در ایران موجود نیست) یا فنیتوئین (mg/kg 15-20 انفوزیون وریدی با سرعت mg/mi- 25) را تجویز و پاسخ بالینی بیمار را به این داروها ارزیابی کرد.
متخصص طب اورژانس
استادیار دانشگاه علوم پزشکی تهران