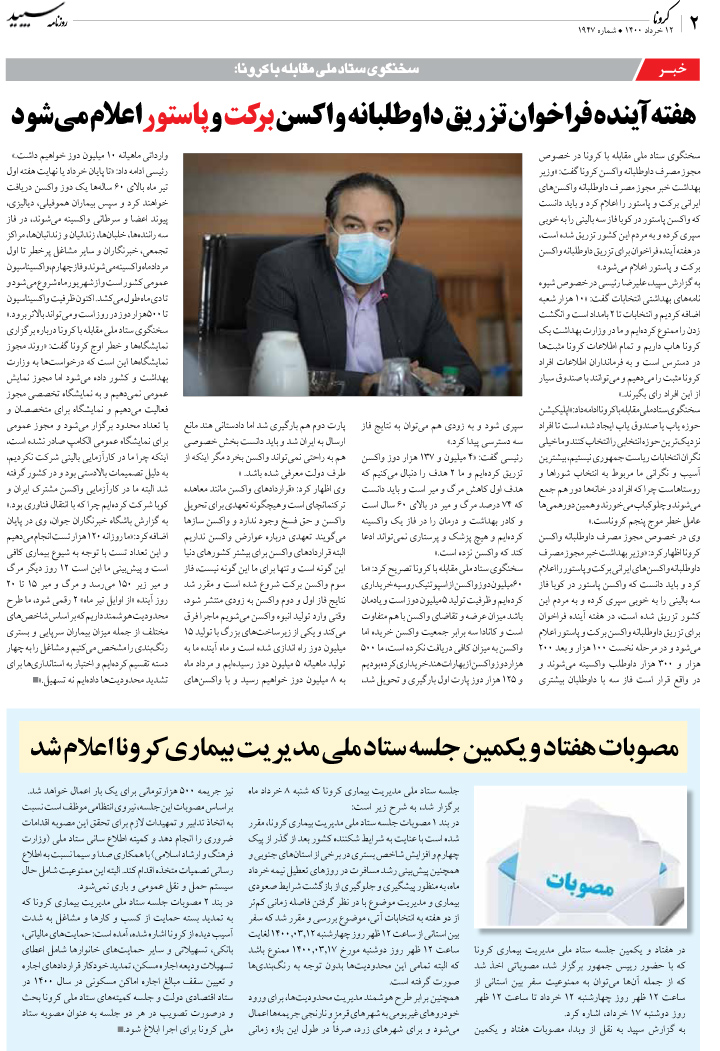
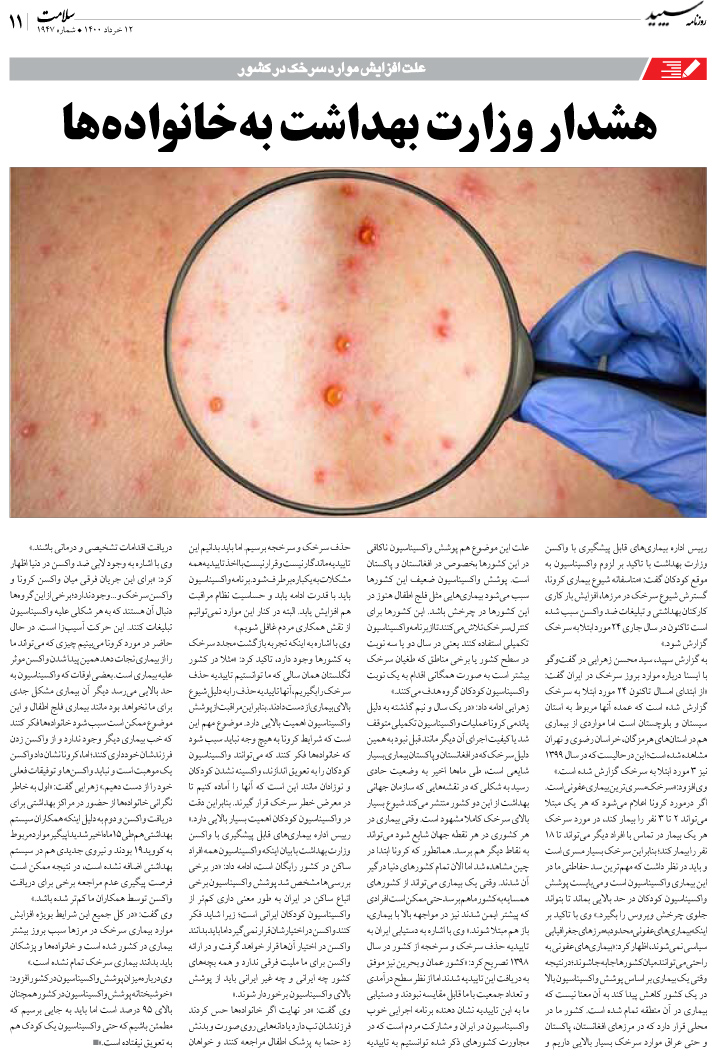
امروزه، افراد زیادی در سراسر دنیا هستند که حداقل هفتهای یکبار دچار علایم بیماری گاستروازوفاژیال ریفلاکس (GERD) میشوند، از اینرو، انتظار میرود پزشکان خانواده بتوانند این بیماری را به درستی تشخیص داده، مدیریت کنند و بیماران را از علایم آن برهانند.
در شماره گذشته، به چند سوال رایج در زمینه این بیماری پاسخ داده شد. در قسمت پایانی، دیگر پرسشهای رایج پاسخ داده خواهند شد.
GERD چگونه تشخیص داده میشود؟
تشخیص اولیه GERD براساس علائم معمولی، مانند سوزش سر دل یا رگورژیتاسیون است. اگر علائم هشداردهنده وجود نداشته باشد، انجام آندوسکوپی اندیکاسیونی ندارد. تشخیص GERD باید در بیماران غیرسیگاری که به مدت بیش از 3 هفته سرفه مزمن داشتهاند، در نظر گرفته شود. قبل از انجام اندوسکوپی، تجویز PPIs به مدت 4 تا 8 هفته توصیه میشود. تشخیص GERD میتواند با استفاده از ابزارهای تشخیصی معتبر، مانند پرسشنامه GerdQ و Danish predictio- score ارتقا یابد. تمامی بیماران که علائم هشداردهنده دارند، به ارزیابی اندوسکوپیک نیاز دارند.
علائم معمول سوزش سر دل و ترش کردن، میتوانند در 70 درصد از بیماران مبتلا به GERD علامت تشخیصی قطعی باشد. بیماران با این علائم باید تحت درمان تجربی با PPIs، به مدت 4 تا 8 هفته، قرار گیرند. این توصیهها براساس کمخطر بودن GERD غیرعارضهدار و بینتیجه بودن غربالگری در پیشگیری از آدنوکارسینومای مری گرفته شده که منبع بزرگی از مورتالیتی و موربیدیتی در بیماران مبتلا به GERD محسوب میشود. علاوه براین، مورتالیتی کلی در اثر دیگر عوارض GERD نیز در این بیماران کم است. GERD باید در بیماران غیرسیگاریای در نظر گرفته شود که به مدت حداقل 36 هفته سرفه مزمن داشتهاند و مطالعات کوهورت آیندهنگر نشان دادهاند که این بیماری تا حدود 40 درصد این بیماران را درگیر کرده است.
تمامی بیماران با علائم هشداردهنده به ارزیابی اندوسکوپیک نیاز دارند. نشانههای فردی از کاهش وزن ناخواسته، دیسفاژی و آنمی، برای عوارضی مانند سرطان معده یا مری، ضایعات خونریزی دهنده قسمت فوقانی دستگاه گوارش یا تنگی مری یا پیلور از علائم هشداردهنده هستند.
بیمارانی که به دوز یک بار در روز PPIs پاسخ نمیدهند، باید روی درمان دو بار در روز قرار گیرند یا PPI دیگری را امتحان کنند. همچنین پزشکان در مورد تبعیت بیماران از رژیم دارویی تاکید کرده و اهمیت مصرف دارو را، 30 تا 60 دقیقه قبل از غذا، گوشزد کنند. اگر زمان مصرف دارو مشکلزا است، داروی دکسلانسوپرازول (dexlansoprazole) تجویز شود، زیرا همان اثربخشی را بدون نیاز به رعایت زمان صرف غذا دارد. همچنین، بیماران مبتلا به علائم قابل توجه ریفلاکس شبانه ممکن است از رژیم دارویی اومپرازول/ سدیم بیکربنات منفعت ببرند، زیرا در کنترل pH شبانه اثربخش است. اندوسکوپی باید محدود به بیمارانی شود که به درمان مناسب PPIs پاسخ نمیدهند.
هرچند چندین سیستم نمرهدهی برای تشخیص GERD وجود دارد، سیستم نمرهدهی تشخیصی شش سوالی GerdQ در بیماران با علائم سیستم گوارشی فوقانی اعتبارسنجی و تایید شده است. یک فرم آنلاین از این پرسشنامه در آدرس زیر قابل دسترسی است:
http://www.aafp.org/afp/2010/0515/p1278.html#afp20100515p1278-t1
این ابزار، با کنار گذاشتن بیمارانی که نمره صفر تا 2 گرفتهاند، دقت تشخیص را افزایش داده و GERD را در 80 درصد از بیماران با نمره 8 و بالاتر، به درستی تشخیص میدهد.
ابزار دیگری در یک کارآزمایی چند مرکزی در دانمارک، روی 471 بیمار طراحی و تایید شده است. استفاده از این ابزار، میتواند دقت تشخیص را ارتقا داده و انجام اندوسکوپی غیرضروری را کاهش دهد.
آیا بیماران مبتلا به GERD باید از نظر هلیکوباکتر پیلوری بررسی شوند؟
تا به امروز، شواهد کافی در مورد بررسی معمول هلیکوباکتر پیلوری در بیماران مبتلا به GERD به دست نیامده است. هلیکوباکتر پیلوری در اغلب اوقات وجود دارد و ریشهکنی آن، ممکن است علائم را بهبود دهد، اما زیرگروهی از بیماران مبتلا به زخم پپتیک وجود دارند که ممکن است علائم GERD در آنها بدتر شده یا پس از درمان عفونت هلیکوباکتر پیلوری، علائم جدیدی پیدا کنند.
از آنجا که علائم GERD، دیسپپسی، و بیماری زخم پپتیک اغلب با هم همپوشانی دارند، تفریق آنها از هم برای تصمیم درمانی موثر، مهم و الزامی است. دیسپپسی با دردی که در میانه قسمت فوقانی شکم وجود دارد یا ناخوشیای که با احساس سیری زودرس، نفخ، اتساع یا تهوع خود را نشان میدهد، تعریف شده و میتواند با GERD مرتبط باشد. این تفاوت میان 3 عارضه فوق اهمیت دارد، زیرا استراتژی «تست و درمان» (tesand treat) برای عفونت هلیکوباکتر پیلوری در بیماران مبتلا به دیسپپسی توصیه میشود، اما نباید در همه بیماران مبتلا به GERD استفاده شود.
یک متاآنالیز، از درمان عفونت هلیکوباکتر پیلوری در بیماران مبتلا به GERD حمایت میکند. در این مطالعه، هیچ شواهدی از افزایش علائم GERD یا شواهد اندوسکوپیک ریفلاکس ازوفاژیت پس از درمان عفونت هلیکوباکتر پیلوری پیدا نشده است. در این مطالعه، آنالیز زیرگروهی از 5 کارآزمایی نشان داد ریشهکنی هلیکوباکتر پیلوری با بهبود قابل توجه علائم GERD همراه است. در مقابل، یک متاآنالیز دیگر نشان داد، پس از ریشهکنی هلیکوباکتر پیلوری در بیماران مبتلا به بیماری زخم پپتیک، بیماران 2 برابر بیشتر در معرض خطر ابتلا به erosive GERD قرار میگیرند. این مطالعه، نگرانیهای بالقوهای را در مورد تست روتین هلیکوباکتر پیلوری و درمان آن در بیماران با علائم GERD برانگیخته است.
عوارض استفاده طولانیمدت از PPIs چیست؟
PPIs ممکن است خطر هیپومنیزمی، شکستگی لگن، عفونت کلستریدیوم دیفیسیل، کمبود ویتامین B12، و پنومونی اکتسابی از جامعه را افزایش دهد. بنابراین، تجویز این دسته از داروها باید به دنبال تشخیص مناسب و صحیح بیماری صورت گیرد و با کمترین دوز موثر و کوتاهترین دوره زمانی درمان استفاده شوند.
در مـقـالـهای کــه قــبــلا در نـشـریـه America- Family Physicia- به چاپ رسیده، عوارض جانبی استفاده طولانیمدت از PPIs برای اندیکاسیونهای مختلف مورد بررسی قرار گرفتهاند.
هیپومنیزمی: یک آنالیز بزرگ مقطعی گذشتهنگر در یک جمعیت سرپایی، افزایش بروز هیپومنیزمی و موارد مشخص هیپومنیزمی شدید را در بیمارانی که به مدت 4 ماه قبل از تست، PPIs مصرف کرده بودند، نشان داد. البته اهمیت بالینی این یافتهها، نامشخص است.
شکستگی لگن: نتایج مطالعههای متعددی حاکی از آن است که ارتباطی میان مصرف طولانیمدت PPI و افزایش خطر شکستگیهای لگن وجود دارد. در یک مطالعه مورد شاهدی بزرگ که اخیرا انجام شده، نشان داده شد افرادی که در معرض خطر بیشتر شکستگی لگن قرار دارند، افرادی هستند که دوزهای بیشتری از PPIs مصرف کرده بودند و افزایش خطر به بیمارانی محدود شد که حداقل یک عامل خطر اضافی هم داشتند.
عفونت کلستریدیوم دیفیسیل: استفاده از PPIs، ممکن است آمادگی ابتلا به عفونت کلستریدیوم دیفیسیل را افزایش دهد. در یک مطالعه مرور نظاممند، 17 مطالعه از 27 مورد مطالعه نشان داد این خطر افزایش مییابد (نسبت خطر: 5/1 تا 5). به هرحال، دادههای موجود در زمینه افزایش خطر عود عفونت کلستریدیوم دیفیسیل، در زمان مصرف PPIs در طول درمان، متناقض هستند. در یک مطالعه کوهورت گــذشــتــهنــگـر بــا اســتــفــاده از Veterans Administratio- data، مشخص شد، خطر عود عفونت پس از درمان اولیه در بیمارانی که در طول درمان، PPIs هم مصرف کردند، تا 42 درصد افزایش داشت. در یک مطالعه RCT دیگر، که درمان بیماران سرپایی مبتلا به عفونت کلستریدیوم دیفیسیل را بررسی کرده بود، خطر عود عفونت افزایش نداشته است.
کمبود ویتامین B12: نتایج یک مطالعه مورد شاهدی در مقیاس بزرگ، حاکی از افزایش خطر کمبود ویتامین B12 در بیماران تحت درمان با PPIs است. بنابراین، بیمارانی که علائم مشکوک دارند، باید از نظر کمبود این بیماری ارزیابی شوند.
پنومونی اکتسابی از جامعه: نتایج دو مطالعه نشان میدهد، خطر بروز پنومونی اکتسابی از جامعه در بیمارانی که در حال حاضر PPIs مصرف میکنند، از 29 تا 39 درصد متغیر است. استفاده کوتاهمدت (30 روز یا کمتر) ممکن است در مقایسه با استفاده طولانیمدت، با خطر بیشتری همراه باشد.
America- Academy of Family Physician
ترجمه: مریم حسینی