
دکتر علی ملائکه
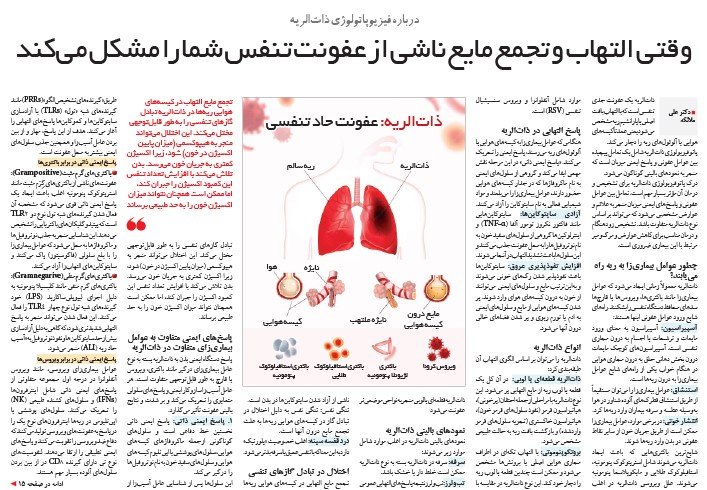
ذاتالریه یک عفونت جدی تنفسی است که با التهاب بافت اصلی یا پارانشیم ریه مشخص میشود یعنی عمدتاً کیسههای هوایی یا آلوئولهای ریه را دچار میکند.
پاتوفیزیولوژی ذاتالریه شامل یک تعامل پیچیده بین عوامل عفونی و پاسخ ایمنی میزبان است که منجر به نمودهای بالینی گوناگون میشود.
درک پاتوفیزیولوژی ذاتالریه برای تشخیص و درمان آن مؤثر بسیار مهم است. تعامل بین عوامل عفونی و پاسخهای ایمنی میزبان منجر به علائم و عوارض مشخصی میشود که میتواند بر اساس نوع ذاتالریه متفاوت باشد. تشخیص زودهنگام و درمان مناسب برای کاهش عوارض و مرگومیر مرتبط با این بیماری ضروری است.
چطور عوامل بیماریزا به ریه راه مییابند؟
ذاتالریه معمولاً زمانی ایجاد میشود که عوامل بیماریزا مانند باکتریها، ویروسها یا قارچها سدهای محافظ دستگاه تنفسی را بشکنند. راههای شایع ورود عوامل عفونی اینها هستند:
آسپیراسیون: آسپیراسیون به معنای ورود مایعات و ترشحات یا اجسام به درون مجاری تنفسی است. آسپیراسیونهای کوچک مایعات درون بخش دهانی حلق به درون مجاری هوایی در هنگام خواب یکی از راههای شایع عوامل بیماریزا به درون ریهها است.
استنشاق: عوامل بیماریزا را میتوان مستقیماً از طریق استنشاق قطرکهای آلوده شناور در هوا بهوسیله عطسه و سرفه بیماران وارد ریهها کرد.
انتشار خونی: در برخی موارد، عوامل بیماریزا ممکن است از طریق جریان خون از سایر نقاط عفونی در بدن وارد ریهها شوند.
شایعترین باکتریهایی که باعث ایجاد ذاتالریه میشوند شامل استرپتوکوک پنومونیه، استافیلوکوک طلایی و مایکوپلاسما پنومونیه میشوند. علل ویروسی ذاتالریه در اغلب موارد شامل آنفلوانزا و ویروس سنسیشیال تنفسی (RSV) است.
پاسخ التهابی در ذاتالریه
هنگامی که عوامل بیماریزا به کیسههای هوایی یا آلوئولهای ریه میرسند، پاسخ ایمنی را تحریک میکنند. «پاسخ ایمنی ذاتی» در این مرحله نقش مهمی ایفا میکند و گروهی از سلولهای ایمنی به نام ماکروفاژها که در جدار کیسههای هوایی حضور دارند، عوامل بیماریزا را میبلعند و مواد شیمیایی فعالی به نام سایتوکاین را آزاد میکنند.
آزادی سایتوکاینها: سایتوکاینهایی مانند فاکتور نکروز تومور آلفا (TNF-α) و اینترلوکینها گروهی از سلولهای سفید خون به نام نوتروفیلها را به محل عفونت جذب میکنند و این سلولها باعث تشدید التهاب در آنجا میشوند.
افزایش نفوذپذیری عروق: سایتوکاینها باعث نفوذپذیر شدن رگهای خونی میشوند و بهاینترتیب مایع و سلولهای ایمنی میتوانند از خون به درون کیسههای هوای وارد شوند. پر شدن کیسههای هوایی از مایع و سلولهای ایمنی به ادم یا تورم ریوی و پر شدن فضاهای خالی درون آنها میشود.
انواع ذاتالریه
ذاتالریه را میتوان بر اساس الگوی التهاب آن طبقهبندی کرد:
ذاتالریه قطعهای یا لوبی: در آن کل یک قطعه یا لوب ریه از مایع التهابی پر میشود. این نوع ذاتالریه با مراحلی ازجمله احتقان (پرخونی)، هپاتیزاسیون قرمز (نفوذ سلولهای قرمز خون)، هپاتیزاسیون خاکستری (تجزیه سلولهای قرمز واردشده) و بازگشت بافت ریه به حالت طبیعی مشخص میشود.
برونکوپنومونی: با التهاب تکهای در اطراف مجاری هوایی اصلی یا برونشها مشخص میشود و ممکن است چندین قطعه یا لوب ریه را دچار خود کند. این نوع ذاتالریه در مقایسه با ذاتالریه قطعهای یا لوبی منجر به نواحی موضعیتر عفونت میشود
نمودهای بالینی ذاتالریه
نمودهای بالینی ذاتالریه در اغلب موارد شامل موارد زیر میشوند:
سرفه: سرفه در ذاتالریه بسته به نوع ذاتالریه ممکن است خلط دار یا خشک باشد.
تب و لرز: تب و لرز نتیجه پاسخهای التهابی عمومی ناشی از آزاد شدن سایتوکاینها در بدن است.
تنگی نفس: تنگی نفس به دلیل اختلال در تبادل گاز در کیسههای هوایی ریهها به علت تجمع مایع درون آنها است.
درد قفسه سینه: اغلب خصوصیت «پلورتیک» دارد به این معنا که با تنفس عمیق یا سرفه بدتر میشود.
اختلال در تبادل گازهای تنفسی
تجمع مایع التهابی در کیسههای هوایی ریهها تبادل گازهای تنفسی را به طور قابلتوجهی مختل میکند. این اختلال میتواند منجر به هیپوکسمی (میزان پایین اکسیژن در خون) شود، زیرا اکسیژن کمتری به جریان خون میرسد. بدن تلاش میکند با افزایش تعداد تنفس این کمبود اکسیژن را جبران کند، اما ممکن است همچنان نتواند میزان اکسیژن خون را به حد طبیعی برساند.
پاسخهای ایمنی متفاوت به عوامل بیماریزای متفاوت در ذاتالریه
پاسخ دستگاه ایمنی بدن به ذاتالریه بسته به نوع عامل بیماریزای درگیر مانند باکتری، ویروس یا قارچ به طور قابلتوجهی متفاوت است. هر عامل آسیبزا سازوکار ایمنی و پاسخهای سلولی متمایزی را تحریک میکند و بر شدت و نتایج بالینی عفونت تأثیر میگذارد.
1. پاسخ ایمنی ذاتی: پاسخ ایمنی ذاتی نخستین خط دفاعی است و سلولهای گوناگونی ازجمله ماکروفاژهای کیسههای هوایی، سلولهای پوششی یا اپیتلیوم کیسههای هوایی و سلولهای سفید خون به نام نوتروفیلها را درگیر میکند.
این سلولها پس از شناسایی عامل آسیبزا از طریق «گیرندههای تشخیص الگو» (PRRs) مانند گیرندههای شبه «تول» (TLRs) با آزادسازی سایتوکاینها و کموکاینها پاسخهای التهابی را آغاز میکنند. هدف از این پاسخ، مهار و از بین بردن عامل آسیبزا و همچنین جذب سلولهای ایمنی بیشتر به محل عفونت است.
پاسخ ایمنی ذاتی در برابر باکتریها
باکتریهای گرم مثبت (Gram positive): عفونتهای ناشی از باکتریهای گِرَم مثبت مانند استرپتوکوک پنومونیه اغلب باعث ایجاد یک پاسخ ایمنی ذاتی قوی میشود که مشخصه آن فعال شدن گیرندههای شبه تول نوع دو TLR2 است که پپتیدوگلیکانهای باکتریایی را تشخیص میدهند. این شناسایی منجر به جذب نوتروفیلها و ماکروفاژها به محل میشود که عوامل بیماریزا را با بلع سلولی (فاگوسیتوز) پاک میکنند و سایتوکاینهای التهابزا آزاد میکنند.
باکتریهای گرم منفی (Gram negarive): باکتریهای گرم منفی مانند کلبسیلا پنومونیه به دلیل اجزای لیپوپلیساکارید (LPS) خود گیرندههای شبه تول نوع چهار TLR4 را فعال میکنند. این فعال شدن میتواند منجر به پاسخ التهابی شدیدتری شود، که گاهی به دلیل آزادسازی بیشازحد سایتوکاینها و نفوذ نوتروفیل به «آسیب حاد ریه (ALI) منجر میشود.
پاسخ ایمنی ذاتی در برابر ویروسها
عوامل بیماریزای ویروسی، مانند ویروس آنفلوانزا در درجه اول مجموعه متفاوتی از پاسخهای ایمنی ذاتی شامل اینترفرونها (IFNs) و سلولهای کشنده طبیعی (NK) را تحریک میکنند. سلولهای پوششی یا اپیتلیومی در ریهها اینترفرونهای نوع یک را در پاسخ به عفونتهای ویروسی تولید میکنند که دفاع ضدویروسی را تقویت میکنند و پاسخهای ایمنی تطبیقی را ارتقا میدهند. لنفوسیتهای نوع تی دارای گیرنده CD8 در از بین بردن سلولهای آلوده بسیار مهم هستند.
2. پاسخ ایمنی تطبیقی: پاسخ ایمنی تطبیقی برای ایمنی طولانیمدت ضروری است و شامل فعالسازی لنفوسیتهای نوع تی (T cells) و لنفوسیتهای نوع بی (B cells) میشود.
سلولهای تی دارای گیرنده CD4: این سلولها در تنظیم پاسخ ایمنی نقش اساسی دارند. در ذاتالریه ناشی از باکتریهای گروهی از سلولهای تی به نام «سلولهای تی کمککننده ۱۷» (T helper 17) در جذب نوتروفیلها و تقویت ایمنی مخاطی در برابر باکتری استرپتوکوک پنومونیه و سایر باکتریها نقش مهمی دارند..
سلولهای بی: سلولهای بی (B cells) کار تولید آنتیبادیها یا پادتنها (مولکولهایی بزرگ که به طور اختصاصی عوامل بیماریزا را هدف قرار میدهند) را که برای جلوگیری از عفونت مجدد حیاتی است، انجام میدهند.
آنتیبادیهایی که پلیساکاریدهای کپسول باکتریها را هدف قرار میدهند، باعث محافظت در برابر باکتریهای کپسولداری مانند استرپتوک پنومونیه میشوند، درحالیکه آنتیبادیهای هدف قراردهنده پروتئینها میتوانند محافظت در برابر طیف گستردهتری از باکتریها به وجود آورند.
تفاوت پاسخ ایمنی ذاتی و تطبیقی
هر دو پاسخ ایمنی ذاتی و تطبیقی در مقابله با ذاتالریه باکتریایی به صورت همافزا عمل میکنند. بااینحال، نقص در ایمنی تطبیقی میتواند منجر به افزایش حساسیت در برابر عفونتها شود.
در ذاتالریه ویروسی، درحالیکه پاسخهای ذاتی برای کنترل اولیه بسیار مهم هستند، پاسخهای تطبیقی از طریق لنفوسیتهای تی نوع سیتوتوکسیک دارای گیرنده CD8 برای پاکسازی عفونت ضروری هستند.
بنابراین پاسخ دستگاه ایمنی به ذاتالریه متناسب با نوع خاص عامل بیماریزایی است که به بدن حمله کرده است.
عفونتهای باکتریایی معمولاً پاسخهای ذاتی و تطبیقی قوی ایجاد میکنند که با التهاب و تولید آنتیبادی مشخص میشوند، درحالیکه عفونتهای ویروسی بیشتر به مسیرهای با واسطه اینترفرون و فعالیت سلولهای T سیتوتوکسیک وابسته هستند.
درک این تفاوتها برای ایجاد درمانها و واکسنهای هدفمند علیه عوامل آسیبزای ایجادکننده ذاتالریه ضروری هستند.
چطور ذاتالریه باعث ادم یا تورم ریوی میشود؟
ادم ریوی در زمینه ذاتالریه عمدتاً به دلیل فرآیندهای التهابی آغازشده بهوسیله عفونت ایجاد میشود. این عارضه به علت تجمع مایع اضافی درون کیسههای هوایی و فضاهای بینابینی ریه است که به طور قابلتوجهی تبادل گاز را مختل میکند.
هنگامی که عوامل بیماریزا به ریهها حمله میکنند، یک پاسخ ایمنی قوی ایجاد میکنند که باعث جلب سلولهای ایمنی بیشتر به محل و نفوذپذیری سلولهای اندوتلیوم پوشش مویرگهای ریوی میشوند. این نفوذپذیری به مایعات، پروتئینها و سلولهای ایمنی اجازه میدهد تا از جریان خون به درون کیسههای هوایی ریه نشت کنند.
درنتیجه افزایش نفوذپذیری، مایع شروع به تجمع در فضاهای داخلی کیسههای هوایی میکند. مایعی که به داخل کیسههای هوایی نشت میکند، اغلب غنی از پروتئینها و بقایای سلولی است و ترشحاتی به نام اگزودا را تشکیل میدهد که میتواند مانع از تبادل طبیعی گازهای تنفسی شود.. این تجمع منجر عارضهای به نام ادم ریوی میشود.
وجود مایع درون کیسههای هوایی مانع از انتشار مؤثر اکسیژن به داخل خون و دفع دیاکسید کربن به خارج از آن میشود که درنتیجه هیپوکسمی (میزان پایین اکسیژن خون) و زجر تنفسی ایجاد میشود.
ذاتالریه شدید میتواند منجر به عفونت منتشر خونی یا سپسیس شود که به نوبه خود ممکن است باعث افت فشارخون عمومی یا شوک شود و گردش خون ریوی را بیشتر مختل کند و این اختلال گردش خونی ادم ریوی را بدتر میکند.
کدام انواع ذاتالریه بیشتر ادم ریوی ایجاد میکنند؟
ذاتالریه ناشی از باکتری استرپتوکوک پنومونیه معمولاً کل یک قطعه یا لوب ریه را دچار خود میکند و نشت مایع التهابی باعث ادم ریوی در این قطعه ریه میشود.
ذاتالریه ناشی از باکتریهایی مانند کلبسیلا پنومونیه و پسودوموناس آئروژینوزا به شکل با التهاب تکهای در اطراف مجاری ریوی اصلی و کیسههای هوایی مجاور آنها بروز میکند. در این مورد هم پاسخ التهابی شدید ناشی از این باکتریها باعث نفوذپذیری و نشت مایع میشود و ادم ریوی ایجاد میکند.
ذاتالریه ناشی از ویروس آنفلوانزا و ویروس سنسیشیال تنفسی (RSV): به یکپارچگی اپیتلیومی یا پوششی ریهها آسیب میرساند و باعث نشت عروقی و ادم ریوی میشود. به عنوان مثال، ویروس آنفولانزا اتصالات محکم بین سلولهای اپیتلیومی را تخریب میکند، نفوذپذیری را افزایش میدهد و اجازه میدهد مایع غنی از پروتئین در کیسه هوایی جمع شود. بهاینترتیب ادم ریوی شبیه ذاتالریههای باکتریایی ایجاد میکند.
ذاتالریه ناشی آسپیراسیون محتویات معده میتواند منجر به التهاب شیمیایی بافت ریه بینجامد و متعاقب آن ادم ریوی ایجاد میشود. ماهیت اسیدی محتویات معده میتواند آسیب قابلتوجهی به بافت ریه وارد کند و باعث ایجاد یک پاسخ التهابی قوی شود که نفوذپذیری مویرگی و نشت مایع را به فضاهای کیسههای هوایی را به دنبال میآورد.
نشانگان زجر تنفسی حاد (ARDS): نشانگان زجر تنفسی حاد یا ایآردیاس یک نوع ذاتالریه جداگانه نیست بلکه اغلب به عنوان عارضه ذاتالریه شدید ایجاد میشود، به ویژه زمانی که ذاتالریه بهوسیله عوامل بیماریزای تهاجمی یا در بیماران دارای بیمارهای زمینهای شدید رخ داده باشد. در ایآردیاس نیز آسیب گسترده به سلولهای پوششی کیسههای هوایی و سد سلولهای پوششی مویرگهای ریوی منجر به ادم ریوی واضح میشود که با محتوای پروتئین بالا در مایع تجمعیافته در کیسههای هوایی مشخص میشود.