
دکتر بهروز باریکبین
متخصص پوست و مو
آیا بدن شما بدون اینکه ضربهای خورده باشد کبود میشود؟ اگر این موضوع بهتازگی بیشتر از قبل اتفاق میافتد، احتمالاً به فکر فرو رفتهاید که علت چیست و آیا باید نگران آن باشید؟ کبود شدنهای مکرر در بسیاری از موارد بیخطر است و میتواند نتیجه طبیعی افزایش سن یا تغییرات جزیی در بدن باشد. با این حال، در برخی موارد این کبودیهای بیدلیل ممکن است زنگ هشداری برای سلامت شما باشند و نیاز به بررسی دقیقتر داشته باشند.
چرا پوستمان کبود میشود؟
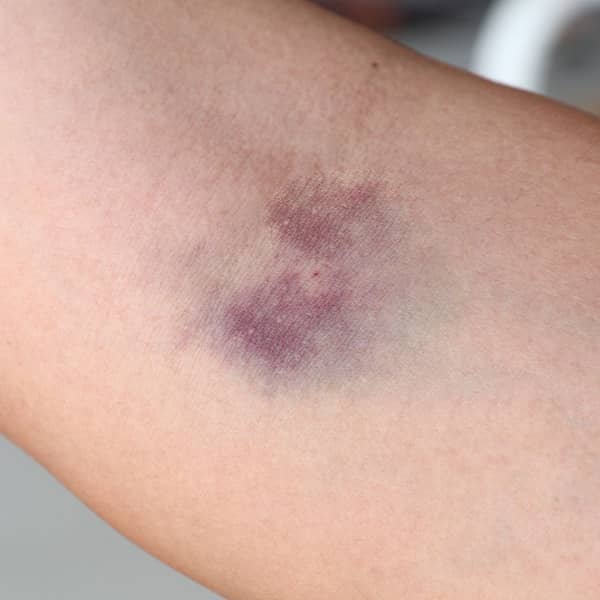
کبودی زمانی اتفاق میافتد که مویرگهای کوچک نزدیک به سطح پوست، در اثر ضربه یا آسیب پاره شوند. این اتفاق اغلب روی بازوها یا پاها دیده میشود. با پارگی مویرگها، خون به بافتهای اطراف نشت میکند و کبودی ابتدا بهشکل لکهای تیره خود را نشان میدهد. در نهایت، بدن این خون را جذب میکند و کبودی محو میشود. معمولاً شدت ضربه با اندازه کبودی رابطه مستقیم دارد، بنابراین ضربههای سختتر باعث کبودیهای بزرگتر میشود. اما در افرادی که بهراحتی کبود میشوند، حتی یک ضربه کوچک هم میتواند کبودیهای قابلتوجهای ایجاد کند.
کبود شدن پوست در چه کسانی شایعتر است؟
برخی افراد، بهویژه زنان، بیشتر مستعد کبود شدن هستند. با افزایش سن، پوست نازکتر میشود و بخشی از لایه چربی که نقش حفاظتی برای مویرگها را برعهده دارد، کاهش مییابد. این تغییرات باعث میشوند مویرگها آسیبپذیرتر شوند و احتمال کبودی افزایش یابد.
علاوه بر اینها، عوامل دیگری هم موجب کبودی مکرر و بیدلیل در سالمندان میشوند که عبارتند از:
کاهش تولید کلاژن: با افزایش سن، تولید کلاژن در بدن کاهش مییابد. کلاژن یکی از اجزای اصلی بافت پوست است که استحکام و انعطافپذیری آن را تضمین میکند. کاهش کلاژن باعث میشود پوست نازکتر و حساستر شود.
کمبود ویتامینها: کمبود ویتامین C و K میتواند به کبودی مکرر منجر شود. ویتامینC برای تولید کلاژن و حفظ استحکام عروق ضروری است و ویتامینK در فرآیند انعقاد خون نقش کلیدی دارد.
بیماریهای زمینهای: برخی بیماریها مانند دیابت، اختلالات خونی (هموفیلی یا پورپورای وابسته به سن) و بیماریهای کبدی میتوانند باعث ایجاد کبودیهای مکرر شوند. این شرایط معمولاً با کاهش توانایی بدن در ترمیم آسیبهای عروقی همراه است.
کمبودهای تغذیهای کمتر شناختهشده و تاثیر آن بر کبودی
کمبودهای تغذیهای میتوانند تاثیر قابلتوجهی بر سلامت رگهای خونی، فرآیند لختهشدن خون و ترمیم کبودیها داشته باشند. علاوه بر ویتامین C و K که معمولاً بهعنوان عوامل اصلی در جلوگیری از کبودی شناخته میشوند، برخی کمبودهای دیگر نیز میتوانند مستقیماً روی کبودیهای بیدلیل و مکرر تاثیر بگذارند:
ویتامینB12: این ویتامین برای تولید گلبولهای قرمز و حفظ سلامت سیستم عصبی ضروری است. کمبود آن میتواند باعث اختلال در خونسازی و ایجاد مشکلات انعقادی شود. وقتی کمبود ویتامینB12 پیش میآید، گلبولهای قرمز ممکن است بهدرستی تولید نشوند یا برای مدت طولانیتر در خون باقی بمانند که میتواند منجر به کبودیهای بیدلیل شود.
منابع غذایی: گوشت، مرغ، ماهی، تخممرغ، لبنیات و مواد غنیشده مانند غلات.
مس: مس یک ریزمغذی مهم است که در ساخت کلاژن و الاستین، دو پروتئین مهم در ساختار دیواره رگها و پوست، نقش دارد. کمبود مس میتواند باعث ضعیف شدن دیواره رگهای خونی و بهدنبال آن، کبودیهای مکرر شود. مس کافی به حفظ استحکام رگهای خونی کمک میکند و در صورت کمبود آن، دیواره رگها شکنندهتر میشود و در نتیجه، خونریزی و کبودیها بهراحتی اتفاق میافتد.
منابع غذایی: جگر، لوبیا، مغزها، دانهها، غلات کامل و سبزیجات برگدار.
ویتامینE: ویتامینE بهعنوان یک آنتیاکسیدان، از آسیب به سلولها و رگهای خونی محافظت میکند. مصرف زیاد ویتامینE ممکن است باعث رقیق شدن خون و افزایش خطر کبودی شود. بهویژه در افرادی که از مکملهای ویتامینE استفاده میکنند، احتمال خونریزی و کبودی بهدلیل خاصیت رقیقکنندگی خون این ویتامین افزایش مییابد.
منابع غذایی: مغزها، دانهها، روغنهای گیاهی و سبزیجات برگدار.
نقش داروها و مکملها در افزایش کبود شدن پوست
برخی داروها میتوانند با کاهش توانایی خون در لخته شدن، باعث افزایش احتمال کبودی شوند. این داروها شامل موارد زیر هستند:
داروهای ضدالتهاب غیراستروئیدی (NSAIDs): مانند آسپرین، ایبوپروفن (Advil، Motrin IB) و ناپروکسن سدیم (Aleve).
داروهای ضدانعقاد خون: شامل وارفارین (Jantoven)، دابیگاتران (Pradaxa)، ریواروکسابان (Xarelto)، آپیکسابان (Eliquis) و هپارین.
داروهای ضدپلاکت: مانند کلوپیدوگرل (Plavix)، پراسوگرل (Effient) و تیکاگرلور (Brilinta).
برخی آنتیبیوتیکها و داروهای ضدافسردگی: این داروها نیز گاهی با مشکلات انعقادی مرتبط هستند و ممکن است خونریزی ناشی از آسیب به عروق خونی را طولانیتر کنند.
کورتیکواستروئیدهای موضعی یا سیستمیک: این داروها که برای درمان بیماریهایی مانند آلرژی، آسم و اگزما استفاده میشوند نیز از عوامل موثر بر کبود شدن هستند. این داروها با نازک کردن پوست، حساسیت آن را به آسیبهای سطحی افزایش میدهند.
مکملهای غذایی: برخی مکملهای غذایی نیز میتوانند احتمال کبود شدن را افزایش دهند، بهویژه اگر همراه با داروهای رقیقکننده خون مصرف شوند. بهعنوان مثال جینکو بیلوبا بهدلیل اثر رقیقکنندگی خون، میتواند خطر کبودی را بالا ببرد. ویتامینE، روغن ماهی و کپسول روغن گل مغربی هم اگر در دوزهای بالا مصرف شوند، ممکن است اثر مشابهی داشته باشند.
کبودی و فعالیتهای روزمره
کبودیهای مکرر میتوانند در برخی افراد بهدلیل نوع فعالیتهای روزمره یا شغلیشان، بیشتر مشاهده شوند. این افراد ممکن است بدون اینکه حتی متوجه شوند، با ضربات جزیی یا فشارهایی که به بدن وارد میشود، دچار کبودی شوند. برخی از این فعالیتها شامل:
ورزش و فعالیتهای بدنی شدید: ورزشهایی مانند فوتبال، بسکتبال، هاکی و کشتی ممکن است با برخوردهای مکرر و ضربات ناخواسته به بدن همراه باشند که میتواند به کبودی منجر شود. حتی در ورزشهایی که ضربات فیزیکی به بدن وارد نمیشود، مانند دویدن یا دوچرخهسواری، ضربات جزیی به پاها و بدن ممکن است باعث کبودی شود. در تمرینات سنگین بدنسازی نیز فشار زیاد به عضلات و بافتهای اطراف ممکن است باعث فشار به رگهای خونی کوچک و ایجاد کبودی شود.
شغلهای فیزیکی: افرادی که در شغلهای فیزیکی کار میکنند، مانند کارگران ساختمانی، نجاران، باغبانان یا کسانی که بهطور مکرر وسایل سنگین را جابهجا میکنند، بیشتر در معرض کبودیهای جزیی قرار دارند. برخورد با ابزار، سقوط از ارتفاعات یا ضربات ناشی از جابهجایی وسایل سنگین ممکن است منجر به کبودیهای مکرر و گاهی اوقات بدون دلیل واضح شود.
کار با وسایل خانگی: فعالیتهای ساده مانند آشپزی یا انجام کارهای خانه نیز میتواند منجر به کبودی شود. برخورد با گوشههای میز، دربها یا کشوها و ضربات ناخواسته به بدن ممکن است باعث ایجاد کبودی در نواحی مختلف شود.
کبودیهای ناشی از جراحات جزیی: بسیاری از کبودیها در زندگی روزمره بهویژه در افرادی که بهطور مداوم در حال فعالیت و حرکت هستند، نتیجه ضربات یا آسیبهای جزیی است که بهطور غیرمستقیم به بدن وارد میشود. این کبودیها ممکن است بهدلیل بیدقتی یا برخوردهای تصادفی با اشیاء مختلف بروز کند.
کبودی بهعنوان نشانه خشونت یا آزار خانگی
یکی دیگر از دلایل جدی کبودی، خشونت یا آزار خانگی است. کبودی بهعنوان نشانه خشونت یا آزار خانگی موضوعی حساس و بسیار مهم است. در چنین مواردی، کبودیها ممکن است با ویژگیها و الگوهایی همراه باشند که توجه دقیقتری را میطلبند. کبودیهای ناشی از آزار معمولاً در نقاط غیرمعمول بدن مانند صورت، گردن، پشت یا بازوها ظاهر میشوند. این کبودیها ممکن است الگوهایی مشخص، مثل اثر انگشت یا اشیای خاص (کمربند، چوب، یا دیگر وسایل) داشته باشند. اگر کبودیها بهطور مکرر و در فواصل زمانی کوتاه ایجاد شوند، میتواند نشاندهنده خشونت مداوم باشد.
البته کبودی ناشی از خشونت یا آزار خانگی معمولا نشانههای همراهی هم دارد مثل پوشاندن بدن که فرد ممکن است با لباسهای بلند یا نامتناسب در تلاش باشد کبودیها را مخفی کند، حتی در شرایطی که نیازی به پوشش زیاد نیست یا وجود رفتارهای غیرعادی مانند اضطراب، انزوا یا ترس در حضور دیگران که ممکن است نشانههایی از خشونت باشد.
در مواردی که نشانهها جدی هستند و فرد در خطر است، لازم است با مشاوران حرفهای یا سازمانهای حمایتی تماس بگیرید.
مراحل تغییر رنگ کبودی و معنای آنها
رنگ کبودیها و تغییرات آن یکی از شاخصهای مهم برای تعیین مرحله بهبودی و میزان آسیب به بافتهای زیرین است. در زیر، تغییرات رنگ کبودی و علت هر یک به تفصیل توضیح داده شده است:
۱. قرمز یا صورتی (مرحله اولیه)
زمان: بلافاصله پس از ضربه.
علت: خونریزی از رگهای خونی کوچک زیر پوست به درون بافتهای اطراف. در این مرحله، هموگلوبین (پروتئین موجود در گلبولهای قرمز) باعث قرمزی رنگ کبودی میشود.
۲. آبی یا بنفش (۲۴ تا ۴۸ ساعت)
زمان: یک تا دو روز پس از ضربه.
علت: کاهش سطح اکسیژن در خون محبوسشده باعث تغییر رنگ هموگلوبین به آبی یا بنفش میشود.
۳. سبز (۳ تا ۵ روز)
زمان: چند روز پس از ایجاد کبودی.
علت: هموگلوبین در این مرحله به بیلیوردین تجزیه میشود که رنگ سبز ایجاد میکند. این نشاندهنده شروع فرآیند بهبود است.
۴. زرد یا قهوهای (۵ تا ۱۰ روز)
زمان: حدود یک هفته پس از ضربه.
علت: بیلیوردین به بیلیروبین تبدیل میشود که رنگ زرد ایجاد میکند. این مرحله نشان میدهد که کبودی در حال جذب و رفع شدن است.
۵. رنگ طبیعی پوست (۱۰ تا ۱۴ روز)
زمان: حدود دو هفته پس از ضربه.
علت: تجزیه کامل بیلیروبین و بازگشت پوست به حالت طبیعی.
موارد خاص در تغییر رنگ کبودی
کبودیهای ماندگار یا غیرطبیعی: اگر کبودی بیش از ۳ هفته باقی بماند یا بهجای بهبود بدتر شود، ممکن است نشاندهنده مشکلات انعقادی یا بیماریهای زمینهای باشد.
کبودی با تغییر رنگ غیرمعمول: کبودیهایی که با رنگهای بسیار تیره یا سیاه باقی میمانند، ممکن است نشانه نکروز (مرگ بافت) یا آسیب عمیقتر باشند و باید توسط پزشک بررسی شوند.
عدم تطابق زمان و رنگ کبودی: اگر کبودی در مراحل اولیه زرد یا سبز باشد، ممکن است نشاندهنده وجود یک مشکل سیستمی یا بیماری باشد که باعث تغییر سریع در هموگلوبین شده است.
توجه به موقعیت کبودی: کبودی در مکانهایی مانند سر یا شکم که ممکن است به آسیب داخلی مرتبط باشند، نیازمند توجه فوری پزشکی است.
نکته مهم: اگر تغییر رنگ کبودی با علائمی مانند درد شدید، تورم غیرعادی، تب یا ضعف همراه باشد، باید فوراً با پزشک مشورت کنید. این علائم ممکن است نشانه عفونت یا آسیب عمیقتر باشند.
برای بررسی کبودیها چه اقداماتی باید انجام شود؟
برای شناسایی علت کبودیهای غیرمعمول، پزشک مراحل مختلفی را برای ارزیابی وضعیت شما دنبال خواهد کرد. این مراحل شامل موارد زیر است:
۱. معاینه فیزیکی و ارزیابی اولیه: پزشک نواحی کبود شده را بررسی کرده و بهدنبال الگوهای غیرمعمول یا محلهای مشکوک (مانند کبودی در مکانهای غیرعادی) خواهد بود. ممکن است درباره تعداد و تکرار کبودیها، مدت زمانی که طول میکشد تا کبودیها برطرف شوند و درد یا تغییرات دیگر در آن ناحیه سوال کند.
۲. بررسی سابقه پزشکی: پزشک ممکن است درباره نوع داروهای مصرفی، سابقه خانوادگی و مشکلات ژنتیکی (مانند هموفیلی یا بیماری فون ویلبراند ممکن است زمینهساز کبودیهای غیرمعمول باشند) و سابقه بیماریها مانند بیماریهای کبدی، لوسمی یا اختلالات انعقادی سوال کند.
۳. آزمایشهای تشخیصی: در صورت نیاز، پزشک آزمایشهایی مثل آزمایش شمارش کامل خون جهت بررسی سطح پلاکتها و سایر سلولهای خونی، آزمایش انعقادی برای ارزیابی عملکرد سیستم انعقاد خون، آزمایش عملکرد کبد برای شناسایی مشکلات مرتبط با کبد که میتوانند باعث کبودی شوند و آزمایش ژنتیکی را درخواست میکند.
۴. تصویربرداری در موارد خاص: اگر کبودی همراه با ضربه داخلی یا آسیب جدی باشد، پزشک ممکن است از تصویربرداری مانند سونوگرافی یا سیتیاسکن برای ارزیابی استفاده کند.
۵. ارجاع به متخصص: در صورت مشکوک بودن به مشکلات انعقادی، ممکن است به یک متخصص خون (هماتولوژیست) ارجاع داده شوید. اگر کبودیها نشانهای از خشونت یا آزار خانگی باشند، ممکن است پزشک مشاوره روانشناسی یا مددکاری اجتماعی را توصیه کند.
۶. پیگیری و نظارت مداوم: پس از تشخیص، پزشک ممکن است تغییراتی در داروها یا رژیم غذایی بیمار ایجاد کند و درمانهایی را برای مدیریت بیماریهای زمینهای پیشنهاد دهد. شناسایی علت کبودیها نیازمند همکاری دقیق بیمار و پزشک است. اگر احساس کردید کبودیهای شما غیرمعمول یا با علائم دیگری همراه هستند، بهتر است سریعاً اقدام کنید.
چطور میتوان جای کبودی را برطرف کرد؟
برای برطرف کردن جای کبودی و کاهش درد و التهاب ناشی از آن، میتوانید از روشهای زیر استفاده کنید:
۱. درمانهای خانگی
سرما درمانی یا کمپرس سرد: در ۲۴ تا ۴۸ ساعت اول پس از ایجاد کبودی، استفاده از کمپرس سرد یا یخ پیچیدهشده در یک پارچه تمیز میتواند جریان خون به ناحیه آسیبدیده را کاهش داده و از گسترش کبودی جلوگیری کند. کمپرس سرد را به مدت ۱۰ تا ۱۵ دقیقه روی ناحیه قرار دهید و بین استفادهها ۱ ساعت فاصله بگذارید.
گرمادرمانی یا کمپرس گرم: پس از ۴۸ ساعت، میتوانید از کمپرس گرم برای افزایش جریان خون و تسریع فرآیند بهبود استفاده کنید. از یک حوله گرم و مرطوب استفاده کنید و آن را چندین بار در روز به مدت ۱۵ دقیقه روی کبودی قرار دهید.
بالا بردن عضو آسیبدیده: اگر کبودی روی پا یا بازوی شما است، آن را در سطحی بالاتر از قلب نگه دارید تا از تجمع خون در ناحیه جلوگیری شود.
ماساژ ملایم: پس از چند روز، ماساژ ملایم ناحیه کبود میتواند به پراکندگی خون جمعشده زیر پوست کمک کند. مراقب باشید که فشار زیادی وارد نکنید.
۲. محصولات موضعی
ژل یا کرم آرنیکا: آرنیکا یک ماده گیاهی است که میتواند التهاب را کاهش داده و به بهبود کبودی کمک کند. روزانه دو تا سه بار روی کبودی بمالید.
کرم ویتامینK: ویتامینK میتواند لختههای خونی زیر پوست را تجزیه کرده و کبودی را سریعتر برطرف کند.
ژل آلوئهورا: آلوئهورا خاصیت ضدالتهابی دارد و میتواند به کاهش درد و تورم کمک کند.
۳. اصلاح رژیم غذایی: مصرف غذاهای غنی از ویتامینC و آهن، مانند مرکبات، اسفناج و گوشت قرمز، میتواند به ترمیم پوست کمک کند. هیدراته ماندن نیز فرآیند بهبود را تسریع میکند.
۴. درمانهای پزشکی: اگر کبودی شدید یا مکرر باشد یا در اثر آسیب جدی ایجاد شده باشد، ممکن است پزشک درمانهایی مانند لیزر برای کاهش تغییر رنگ یا درمان بیماری زمینهای را توصیه کند.
۵. پیشگیری از آسیب بیشتر: برای محافظت از ناحیه آسیبدیده، از وارد کردن فشار یا ضربه بیشتر به آن خودداری کنید.
با پیروی از این راهکارها، معمولاً کبودیها در عرض ۱ تا ۲ هفته بهبود مییابند. اگر کبودی شما بدون دلیل مشخص یا با درد شدید و تورم همراه است، بهتر است با پزشک مشورت کنید.
چه زمانی کبودی بیدلیل و مکرر نشانه یک مشکل جدیتر است؟
کبودی بیدلیل و مکرر در برخی مواقع میتواند نشاندهنده مشکلات جدیتری در بدن باشد، مانند اختلالات لخته شدن خون یا بیماریهای خونی. اگر شما یکی از علائم زیر را دارید، باید فوراً به پزشک مراجعه کنید:
کبودیهای بزرگ و مکرر: بهویژه اگر کبودیها روی قسمتهای حساس بدن مانند تنه، پشت یا صورت ظاهر شوند یا بدون دلیل مشخصی بروز پیدا کنند.
کبودی همراه با خونریزی طولانیمدت یا زیاد: اگر کبودیها با خونریزی بیش از حد پس از یک بریدگی جزیی یا در حین جراحی همراه باشند.
کبودی ناگهانی: اگر بهطور ناگهانی شروع به کبود شدن کردهاید، بهویژه اگر اخیراً داروی جدیدی مصرف نمودهاید.
سابقه خانوادگی: اگر در خانواده شما سابقهای از کبودی یا خونریزی بیدلیل و مکرر وجود دارد، ممکن است به مشکلات ارثی لخته شدن خون مربوط باشد.
این علائم ممکن است به مشکلاتی اشاره کنند که بر فرآیند لخته شدن خون تاثیر میگذارند، مانند:
پلاکتهای پایین خون: پلاکتها مسئول لخته شدن خون پس از آسیبدیدگی هستند و سطح پایین آنها میتواند موجب کبودیهای بیدلیل و مکرر شود.
اختلالات عملکردی پلاکتها: در برخی شرایط، پلاکتها ممکن است بهدرستی عمل نکنند، حتی اگر تعداد آنها طبیعی باشد.
مشکلات پروتئینهای لختهکننده خون: برخی اختلالات در پروتئینهایی که به لخته شدن خون کمک میکنند، مانند فاکتورهای انعقادی، میتوانند باعث کبودی بیدلیل شوند.
نکاتی برای مصرف داروها و مکملها
اگر بعد از مصرف داروها و مکملها متوجه افزایش کبودی شدید، بدون مشورت با پزشک، مصرف داروهای خود را قطع نکنید. این کار میتواند خطرات بیشتری برای سلامت شما ایجاد کند. بهتر است:
1. با پزشک خود درباره نگرانیهای مرتبط با کبودی صحبت کنید.
2. پزشک را از تمامی مکملها و داروهایی که مصرف میکنید، مطلع کنید. این شامل داروهای بدون نسخه نیز میشود.
3. در صورت لزوم، پزشک ممکن است دوز داروها را تنظیم کند یا جایگزینی مناسب برای آنها پیشنهاد دهد.
4. از مصرف همزمان مکملهای خاص با داروهای رقیقکننده خون بدون مشورت با پزشک خودداری کنید.