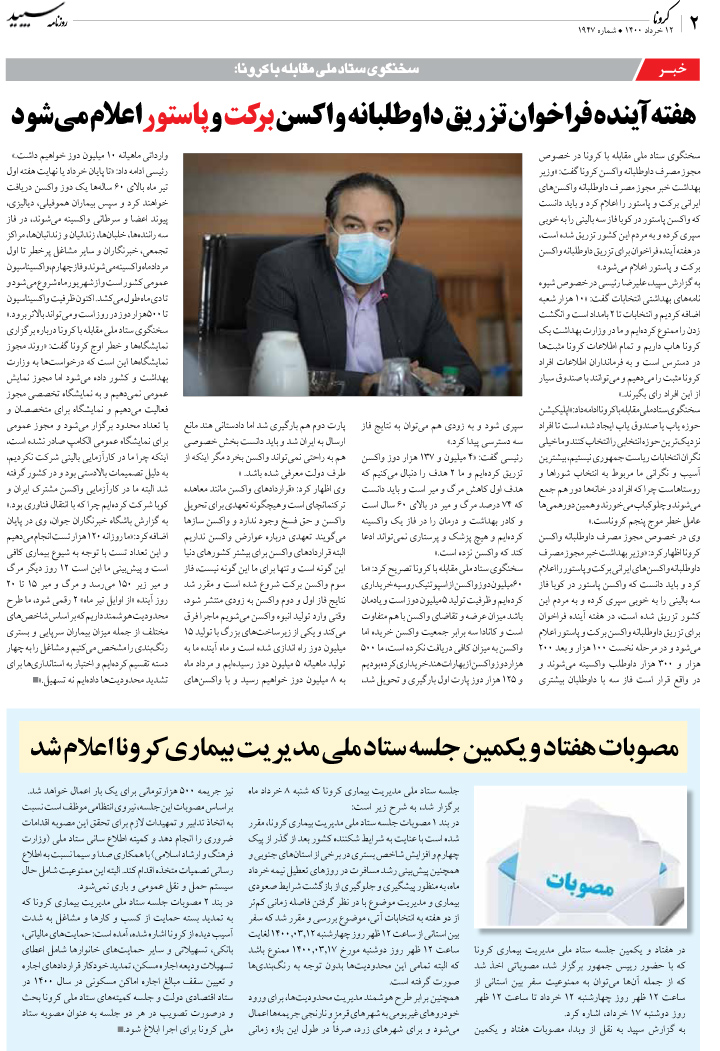
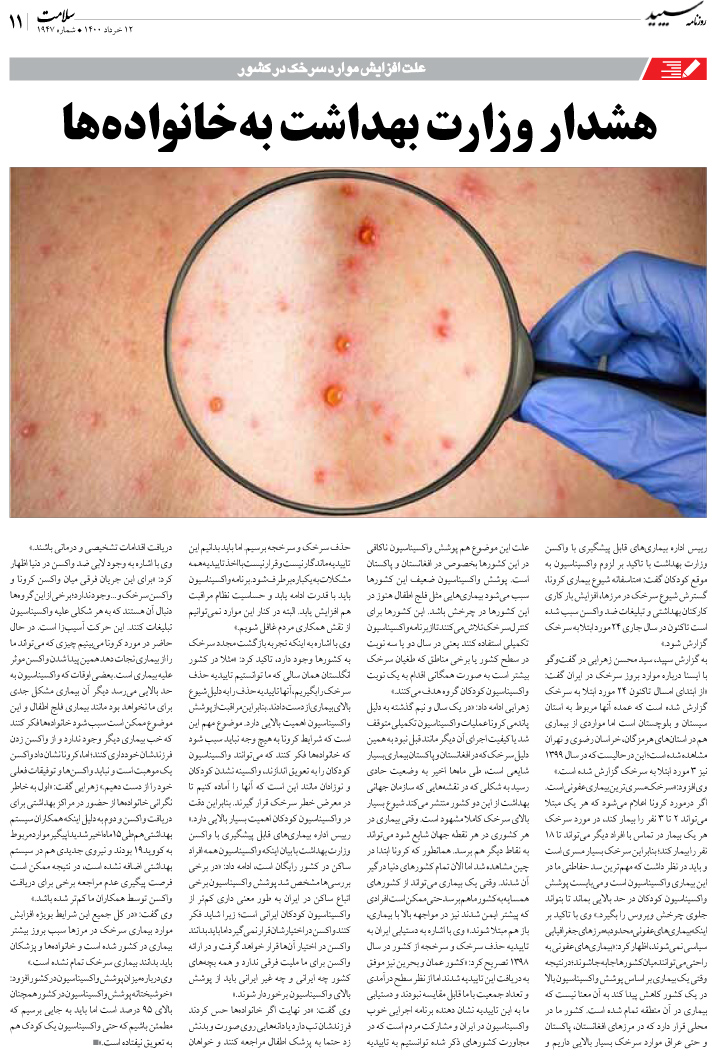
امروزه میدانیم که عوامل متعددی از جمله جراحی، بیماریهای شدید و داروها میتوانند موجب اختلال شناختی در بیماران بستری شوند. به علاوه، ابتلا به اختلال شناختی طی بستری با اختلال شناختی طولانیمدت مرتبط است. دلایل متعددی برای وقوع اختلال شناختی در بیماران بستری مطرح هستند و این اختلال، اثرات طولانیمدت پس از ترخیص بر بیماران خواهد داشت.
دلیریوم
شیوع دلیریوم-شامل تغییر حاد یا نوساندار در وضعیت روانی بیمار مرتبط با افت توجه و تمرکز، اختلال شناختی و تغییر در سطح هوشیاری- در 80 درصد از بیماران بستری در بخشهای مراقبت ویژه که نیاز به ونتیلاسیون مکانیکی دارند دیده میشود. دستورالعملهای اخیر برای درد، آژیتاسیون و دلیریوم در بیماران بزرگسال در قدم اول به تجویز ضددرد (همزمان با ارزیابیهای متداول) توصیه کردهاند؛ زیرا درد درمان نشده و آژیتاسیون، اثرات روانشناختی و تغییرات روان پزشکی منفی متعددی به دنبال خواهند داشت که بیشک بر روند درمان تاثیرگذارند. علت اصلی مسبب دلیریوم نامشخص است؛ بر هم خوردن وضعیت انتقال عصبی، مشکلات آناتومی مغز و پاسخهای فیزیولوژیک مرتبط با بیماری ممکن است در ابتلای بیمار به دلیریوم موثر باشند. تحقیقات ارتباط مثبتی میان طول مدت دلیریوم و تغییرات آناتومیکی ماده سفیدمغز نشان دادهاند. فاکتورهای خطرساز ابتلا به دلیریوم در بخش مراقبتهای ویژه بیمارستان عبارتند از الکلیسم، کما، سابقه فشارخون بالا، شدید بودن بیماری اصلی در هنگام پذیرش بیمارستانی و دمانس از پیش موجود. به علاوه؛ درد درمان نشده، سایتوکینها و کاتهکولامینها را فعال کرده که روندهای نوروتوکسیک نظیر التهاب و هایپوکسی بافتی ایجاد میکنند. داروهای آرامبخش-خوابآور و نارکوتیکها بهطور معمول در بخشهای بستری ویژه برای درمان آژیتاسیون و درد بیماران تجویز میشوند. این داروها ممکن است نقش مهمی در برهم خوردن انتقال عصبی داشته باشند. مطالعات بالینی که بیماران بستری در بخشهای مراقبت ویژه دریافتکننده بنزودیازپینها را با بیمارانی که داروهای غیربنزودیازپینی دریافت کردهاند مقایسه کردهاند نشان دادهاند که خطر دلیریوم در گروه تحت درمان با رژیم حاوی بنزودیازپین بیشتر است. پیشگیری، بهترین شیوه مدیریت دلیریوم در بخشهای بستری ویژه است. مدیریت دلیریوم شامل درمان علت اولیه بستری در بخش مراقبتهای ویژه، کاهش مدت علائم دار عارضه و کاهش فاکتورهای مشکلآفرین برای القای خواب مناسب است. تجویز آنتی سایکوتیکها در درمان دلیریوم توصیه شده است؛ اما نقش دارودرمانی در این میان محدود است. برای سالهای طولانی هالوپریدول داروی انتخابی برای دلیریوم محسوب میشد؛ اما دستورالعملهای جدید بهدلیل کمبود شواهد استفاده از آن را توصیه نمیکنند. دستورالعملها به جای آن تجویز آنتی سایکوتیکهای آتیپیک (الانزاپین، زیپرازیدون و کوئتیاپین) را توصیه کردهاند که موجب کاهش مدت علائمدار عارضه میشوند. هر دوی آنتی سایکوتیکهای تیپیک و آتیپیک، با عوارض شدید نظیر افت فشارخون، علائم اکستراپیرامیدال، فاصله QT اصلاح شده طولانی و سندرم نورولپتیک بدخیم مرتبط هستند. بنابراین مهم است که برای به حداقل رساندن خطر بروز این عوارض، بیمار را تحتنظر داشته باشیم.
اختلال شناختی پس از جراحی
اختلال شناختی پس از جراحی، یک اختلال عصبی-شناختی خفیف است که با مختل شدن حافظه، تمرکز و تحلیل اطلاعات، از دلیریوم و دمانس تمایز داده میشود. طبق تعریف، این اختلال با استفاده از 4 آزمون عصبی-روانپزشکی پس از جراحی تشخیص داده میشود. معمولا شیوع اختلال شناختی پس از جراحی براساس نوع جراحی تعیین میشود. تجزیه و تحلیل 62 مطالعه مرتبط با اختلال شناختی پس از جراحی قلب نشان داد که کاهش عملکرد شناختی بهطور متوسط 51 درصد در دوره 1 تا 21 روز پس از جراحی بوده است. همچنین، بررسی 46 مطالعه که اختلال شناختی پس از جراحی را 7 الی 21 روز پس از جراحی غیرقلبی مورد بررسی قرار داد، کاهش 41 تا 71 درصدی آن در بیماران تحت مطالعات را نشان داد. در مطالعات کنترلی، کاهش 6 الی 31 درصدی گزارش شده است. در یک تلاش برای به حداقل رساندن یا حذف خطر وقوع اختلال شناختی، عوامل متعددی غیر از جراحیهای قلبی و غیرقلبی در نظر گرفته شدهاند. عوامل پیشبینیکننده خطر در یک مطالعه جدید که بیماران تحت جراحی بایپس عروق کرونری مورد بررسی قرار گرفته بودند عبارت بودند از جنس زن، افزایش سن، خطر بالای خونریزی و افزایش کراتینین سرم. نقش عوامل مرتبط با طول مدت یا نوع بیهوشی (ناحیهای یا عمومی) یا نوع داروی بیهوشی (هالوتان یا ایزوفلوران) هنوز مشخص نیست.
مکانیسم عمل، تداخلات دارویی و تجویز چندگانه دارو نیز با اختلال شناختی مرتبط دانسته شدهاند. این اختلال بیشتر در بیماران سالمند شایع است. داروهای مسبب اختلال شناختی طی بستری بیمارستانی عبارتند از آنتی کولینرژیکها، بنزودیازپینها و نارکوتیکها. بنابراین بسیار اهمیت دارد که وضعیتهای بالینی در بخش مراقبتهای ویژه یا سرویسهای پس از جراحی را که نیازمند استفاده از داروهایی هستند که اختلال شناختی ایجاد میکنند و داروی آلترناتیوی برای آنها وجود ندارد بشناسیم. در چنین شرایطی، در پیش گرفتن استراتژیهایی برای به حداقل رساندن اختلال شناختی، لازم است. تجویز حداقل دوز موثره دارو و مانیتورینگ متناوب و ارزیابی درد بیمار، آژیتاسیون یا وضعیت شناختی، طول مدت اختلال شناختی ایجاد شده ناشی از دارو را کاهش میدهد. به علاوه، تجویز دوز ضعیف آرامبخش و پرهیز از القای خواب در طول روز، در حین بستری در بخش مراقبتهای ویژه توصیه میشود تا خطر ابتلا را به حداقل برساند.
اختلال شناختی طولانیمدت
بیمارانی که طی بستری بیمارستانی دچار اختلال شناختی میشوند، در معرض خطر اختلال شناختی طولانیمدت پس از ترخیص از بیمارستان هستند. شیوع 16 الی 17 درصدی اختلال شناختی پس از جراحی، 3 ماه پس از ترخیص از بیمارستان بدون ارتباط با نوع بیهوشی (موضعی یا عمومی) یا نوع جراحی گزارش شده است. ابتلا به دلیریوم بخش مراقبتهای ویژه بهطور مشخص مرتبط است با نتایج بالینی بد نظیر مدت زمان طولانیتر نیاز به ونتیلاسیون مکانیکی، مدت طولانیتر نیاز به بستری، ناتوانیهای طولانیمدت در انجام فعالیتهای روزانه فرد و بیشتر بودن آمار مرگومیر. اختلال شناختی طولانیمدت پس از بیماری شدید، در 821 بیمار به میزان 40 درصد 3 ماه پس از ترخیص، و 34 درصد 12 ماه پس از ترخیص گزارش شد. در بیماران کوچکتر از 49 سال و بدون هیچ سابقه قبلی، 34 درصد اختلال شناختی 3 ماه پس از ترخیص و 20 درصد اختلال در ماه 12 پس از ترخیص ثبت شد.