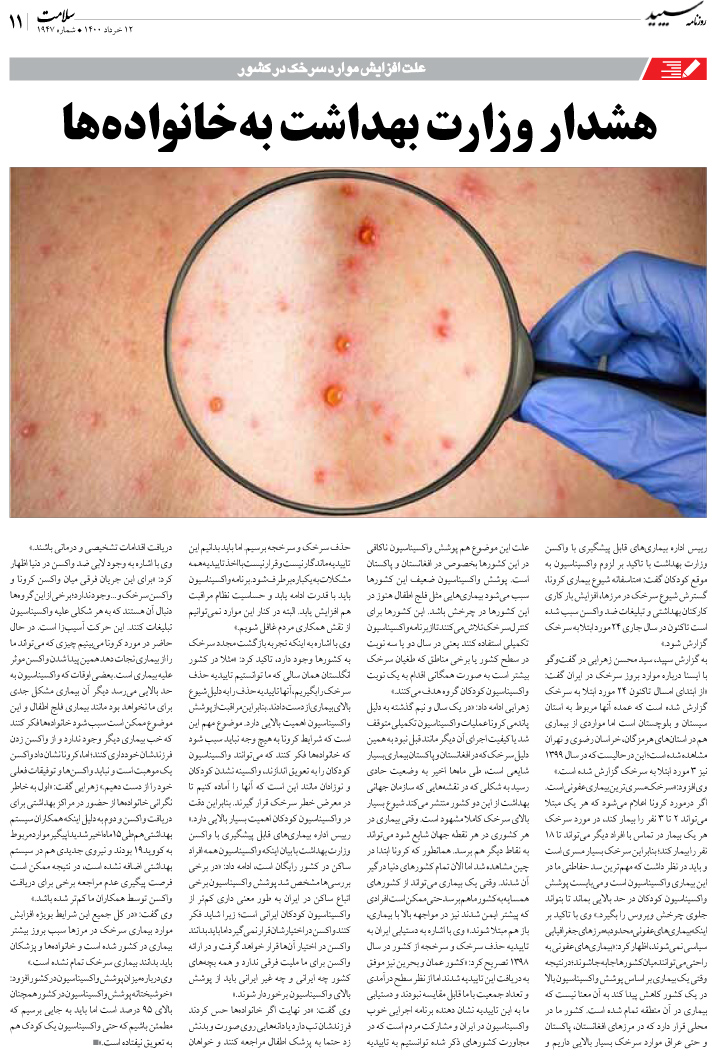
امروزه، بیش از 60 میلیون نفر در ایالات متحده علائم حداقل هفتهای یکبار بیماری گاستروازوفاژیال ریفلاکس (GERD) را گزارش میکنند، از اینرو، انتظار میرود پزشکان خانواده بتوانند ماهانه این بیماری را در 40 تا 60 نفر از مراجعه کنندگان خود ببینند و بتوانند تشخیص دهند و درمان کنند.
3 کلاس دارویی (نسخهای یا غیرنسخهای)، برای درمان این وضعیت در دسترس قرار دارند: مهارکنندههای پمپ پروتون (PPIs)، آنتاگونیستهای گیرنده هیستامین H2، و آنتیاسیدها. اگرچه اندوسکوپی در اغلب بیماران برای تشخیص GERD مورد نیاز نیست، در مواقعی که علائم هشداردهنده وجود داشته باشد (مانند کاهش وزن ناخواسته، آنمی، شواهد خونریزی یا انسداد، دیسفاژی، پایداری علائم علیرغم درمان مناسب دارویی) یا در بیماران با سن 50 سال و بالاتر، غربالگری اندوسکوپیک برای عوارض GERD، انجام میشود. در این مقاله، که در دو شماره از نظر خواهد گذشت، سعی برآن است تا با آخرین راهکارهای مدیریت و سوالهایی که در این زمینه وجود دارند، آشنا شویم.
آیا همه PPIs اثربخشی یکسانی در برطرف کردن علائم GERD دارند؟ کارآیی آنها در مقایسه با دیگر داروها، یا در ترکیب با آنها چگونه است؟
تمامی PPIs که باید تجویز شوند یا بدون نسخه به فروش میرسند، اثربخشی یکسانی بر برطرف کردن علائم GERD دارند، بنابراین پزشکان باید PPIs مناسبی را براساس هزینه، در دسترس بودن دارو و پاسخ بیمار انتخاب کنند. این دسته از داروها، در مقایسه با آنتاگونیستهای H2 موثرتر بوده و شاید از درمان مرحلهای هم هزینهاثربخشتر باشند.
در یک کارآزمایی بالینی تصادفی و کنترل شده، درمان همزمان با دومپریدون و اومپرازول، در مقایسه با اومپرازول به تنهایی، ارجحیت داشت. البته شواهد موجود در مورد افزودن پروکینتیکها به PPIs، قاطعانه نیستند.
در یک مرور کوکران که اخیرا انجام شده، 3 کارآزمایی مورد بحث قرار گرفته که در مورد درمان non-erosive GERD انجام شدهاند. در این 3 کارآزمایی، دوزهای مساوی 4 نوع PPIs مقایسه شدند: ازومپرازول (20 میلیگرم)، اومپرازول (20 میلیگرم)، پنتوپرازول (20 میلیگرم) و رابپرازول (10 میلیگرم). همه این داروها اثر مشابهی در برطرف کردن علائم بیماران داشتند. هرچند یک متاآنالیز نتیجهگیری کرده دوزهای بالا ازومپرازول، نسبت به دیگر PPIs، در بهبود erosive GERD در مدت 8 هفته، اندکی برتری داشته است. ازوفاژیت اروزیو در تعداد کمی از بیمارانی که برای GERD ، تحت اندوسکوپی قرار گرفتند، دیده شد.
نتیجه یک مطالعه کارآزمایی بالینی تصادفی و کنترل شده (RCT) میگوید اگر انتخاب اولیه PPIs موثر نبود، میتوان آن را تغییر داد. یک مطالعه مرور نظاممند دریافته که PPIs در مقایسه با آنتاگونیستهای H2 در کاهش علائم GERD موثرتر هستند و یک RCT نیز از هزینه اثربخش بودن و کارایی بالینی آغاز درمان با PPIs، به جای درمان مرحلهای با یک آنتاگونیست H2، در درمان ریفلاکس ازوفاژیت حمایت میکند.
افزودن داروهای پروکینتیک به PPIs، میتواند، یک گزینه درمانی برای بیماران مبتلا به GERD باشد. در یک RCT، محققان به این نتیجه رسیدند که در مقایسه دو پروتکل درمانی، 1) اومپرازول 20 میلیگرم، دو بار در روز، همراه با دومپریدون 10 میلیگرمی، 3 بار در روز، و 2) اومپرازول 20 میلیگرم، دو بار در روز، گزینه درمانی اول موفقتر عمل میکند و با شاخصهای استاندارد، علائم GERD را بیشتر بهبود میبخشد.
یک متاآنالیز با دربرگرفتن 12 RCT دریافت که ترکیب یک پروکینتیک با PPI علائم GERD را بهتر نکرده و حتی در مقایسه با PPI به تنهایی، عوارض جانبی بیشتری را هم ایجاد میکند.
چه زمانی، بیمار مبتلا به GERD برای جراحی معرفی میشود؟
جراحی باید برای بیمارانی توصیه شود که درمان با PPIs در آنها کنتراندیکه بوده یا زمانی که علائم بیماری، علیرغم تغییرات روش زندگی و تجویز حداکثر دوز مجاز PPIs، به خوبی کنترل نشوند. درمان دارویی گزینه انتخابی است و باید بهینه شود، پایبندی به درمان مرتبا به بیماران گوشزد شود و زمانی که گزینههای درمانی با هم مقایسه میشوند، خطرات مرتبط با جراحی به دقت مدنظر قرار داشته باشند.
گزینههای جراحی موجود برای GERD، شامل فوندوپلیکاسیون Nisse- باز یا لاپاروسکوپیک است. در یک مطالعه تصادفی شده که 5 سال به طول انجامید، تجویز طولانیمدت ازومپرازول با جراحی آنتیریفلاکس لاپاروسکوپیک مورد مقایسه قرار گرفت. نویسندگان دریافتند که تفاوت قابل توجهی از نظر علائم بالینی در میزان بهبود (92 درصد در گروه ازومپرازول و 85 درصد در گروه جراحی) بین دو گروه دیده میشود. جراحی اغلب برای بیمارانی درنظر گرفته میشود که نمیتوانند یا نمیخواهند از PPIs استفاده کنند و همچنین، برای کسانی که علیرغم درمان با دوز بالا، علائم بیماریشان کنترل نمیشود. در این دسته از افراد، جراحی هزینه ـ اثربخش بوده و کیفیت زندگی بیماران را بهبود میبخشد.
بیمارانی که به درمان با PPIs پاسخ نمیدهند، اغلب پیامدهای جراحی ضعیفتری هم دارند. دیسفاژی پس از جراحی، نفخ و افزایش کوتاهمدت در مورتالیتی عوارض جانبی شایع این جراحی شمرده میشوند. البته شواهد کافی در مورد اینکه جراحی آنتیریفلاکس پیامد بیماران مبتلا به بارت ازوفاگوس را هم بهبود میبخشد، در دست نیست. چندین گزینه درمانی اندوسکوپیک و لاپاروسکوپیک برای فوندوپلیکاسیون وجود دارد که آزمایش شدهاند، اما اثربخشی محدودی داشتهاند.
کدام یک از بیماران مبتلا به GERD باید از نظر بارت ازوفاگوس غربالگری شوند؟
دستورالعملهای کنونی پیشنهاد میکنند، غربالگری فردی در جمعیت خاصی که در معرض خطر بیشتر ابتلا به بارت ازوفاگوس قرار دارند، براساس بررسیهای مشاهدهای، کیفیتهای متفاوتی دارند. به نظر میرسد غربالگری برای بارت ازوفاگوس در مردان 50 سال و بالاتر که برای مدت حداقل 5 سال علائم GERD داشتهاند، هزینه ـ اثربخش است.
هرچند تا 10 درصد از بیماران مبتلا به علائم مزمن ریفلاکس به سمت بارت ازوفاگوس میروند، خطر سالانه پیشرفت به سمت آدنوکارسینومای مری کم است (در حدود 12/0 تا 33/0 درصد در سال). اگر غربالگری برای بارت ازوفاگوس تنها براساس علائم GERD انجام شود، احتمالا 50 درصد از بیماران مبتلا به این شرایط پیشبدخیمی از دست میروند. دو مطالعه بزرگ آیندهنگر که به بررسی برنامههای نظارتی برای بیماران مبتلا به بارت ازوفاگوس پرداخته، هیچ منفعتی را برای افزایش بقای بیماران نشان ندادهاند. بیمارانی در معرض خطر بیشتر ابتلا به بارت ازوفاگوس قرار دارند که: سیگاری بوده و علائم هفتگی GERD را خود اعلام میکنند (نسبت خطر: 4/51)، افرادی که شاخص توده بدنی آنها بیش از 30 بوده و علائم هفتگی GERD را خود اعلام میکنند، (نسبت خطر: 4/34). علاوه براین، داشتن سابقه خانوادگی بارت ازوفاگوس و سابقه ازوفاژیت اروزیو شدید، نیز از عوامل خطری هستند که غربالگری اندوسکوپیک را الزامآور میکنند.
در شماره آینده، به دیگر سوالات در این مجموعه و پاسخ آنها میپردازیم.
America- Academy of Family Physician