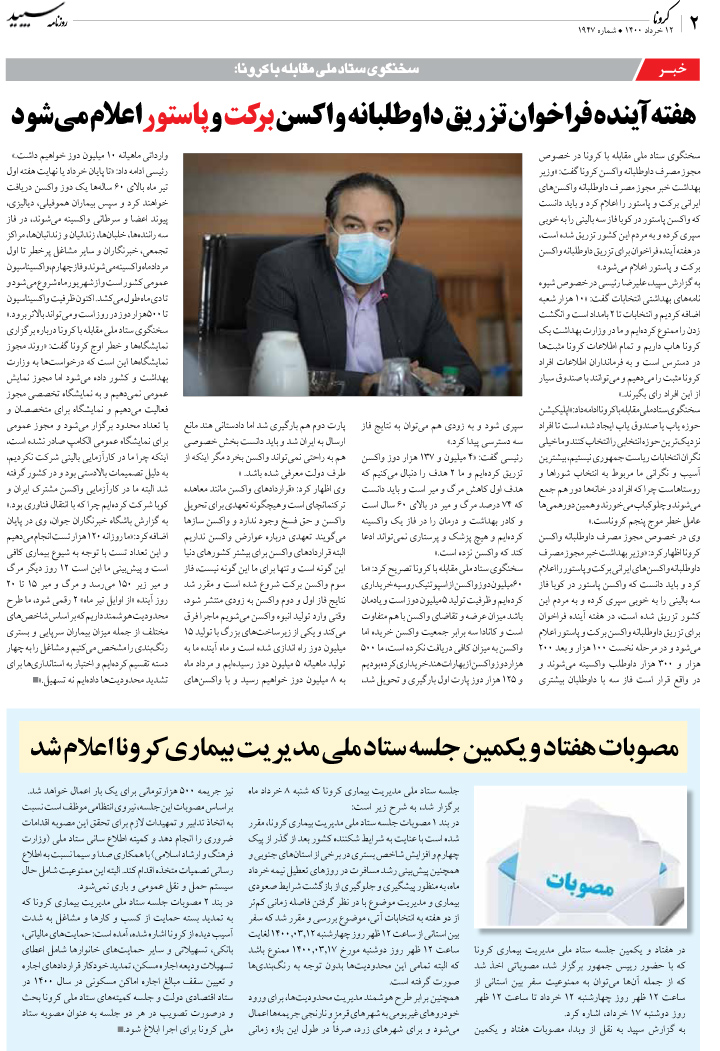
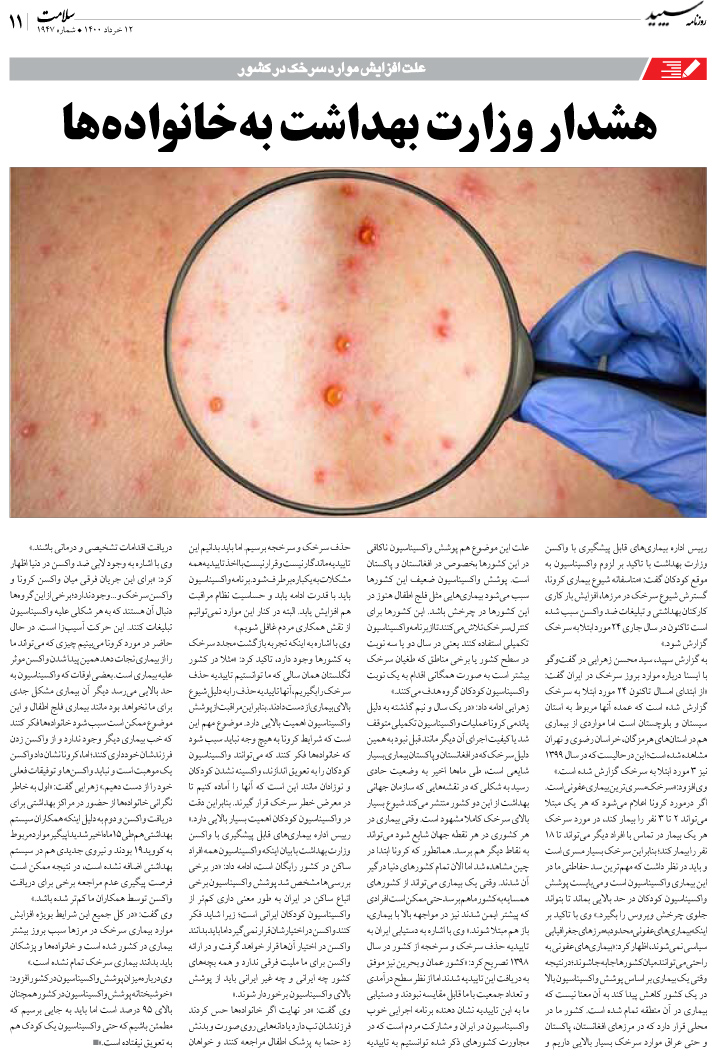
پیوند عضو و جراحی آن میتواند به اندازه تولد یک نوزاد، شگفتانگیز و انسانی باشد. زمانی که عضوی حیاتی از یک فرد به فرد دیگری از همنوع خودش جان میبخشد، هیچ انسانی نیست که از این شرایط تحت تاثیر قرار نگیرد. با این همه با وجودی که سالها از نخستین جراحی پیوند عضو در جهان میگذرد اما باز هم پیوند، همچنان مسئلهای پرحاشیه و بحثبرانگیز است. پیوند کبد نیز، یکی از انواع مهم و پراهمیت جراحیهای پیوند در دنیاست. بسیاری از مردم در سرتاسر جهان به دلایل مختلفی مانند سیروز و تنبلی کبدی، هپاتیت B و C و مصرف داروهای شیمیایی، کبد خود را از دست میدهند و به کبد احتیاج دارند. از سوی دیگر هم کبد مانند کلیه نیست که بتوان یکی از آنها را به راحتی اهدا کرد. در مواردی هم که پیوند از فرد زنده انجام میگیرد، خطر آسیب بیشتری برای فرد اهداکننده وجود دارد. علاوه بر این، پیوند بخشی از کبد از فرد زنده به بیمار در ایران به صورت معدود انجام میشود و میتوان گفت بیشتر پیوندها از فرد مرگ مغزی به بیماران صورت میگیرد. در همین زمینه، در سومین کنگره هپاتوپانکراتیکوبیلیاری یا پیوند کبد و مجاری صفراوی که هفته گذشته با حضور چند تن از میهمانان خارجی در بیمارستان امام خمینی برگزار شد، پنلی مربوط به مهمترین مباحث اخلاقی موجود در پیوند کبد برای پزشکان و متخصصان در نظر گرفته شد. خلاصهای از این پنل را در گزارش میخوانید.
موسسات حمایتی باید سازماندهی شوند
یک موضوع مهم مطرح شده در این نشست، مسائل و مشکلات بیمارانی است که با محدودیتهای اقتصادی مواجه هستند. از آنجا که از نام «اهدا» مشخص است، خانوادههای اهداکنندگان برای جراحیهای اهدا هیچ هزینهای پرداخت نمیکنند. گیرندگان اعضا نیز برای عمل جراحی خود هیچ هزینهای نمیدهند و دولت تمامی هزینههایی که برای یک جراحی پیوند عضو لازم است، مانند تیم انتقال عضو و تیم جراحی، پرداخت میکند. اما این بیماران به مراقبتهای ویژه، داروهای خاص و کمیاب و نظارت مداوم احتیاج دارند. اعضای پنل شامل علی ملکحسینی، عضو هیئت علمی دانشگاه علوم پزشکی شیراز، بیژن اقتصاد، جراح عمومی از کشور ایالات متحده، علی جعفریان، مسئول بخش پیوند بیمارستان امام خمینی و جان فانگ، رئیس مرکز کلینیک بیماریهای گوارشی کلیولند بودند. این افراد در مجمموع معتقد به این بودند که پزشکان نباید در این زمینه خود را درگیر کنند و مهمترین مسئله این است که بدون در نظر گرفتن شرایط مالی بیمار، وی را ویزیت کنند. اما از سوی دیگر نمیتوان پزشکان را به اجبار، ملزم به کار رایگان کرد. بنابراین بهترین پیشنهاد میتواند موسسات حمایتی باشد که با کمک به بیماران و جمعآوری درآمد برای هزینههای آنان از طریق کمکهای خیریه نظارت مداوم بر روی بیماران را ممکن و میسر کنند. علیاکبر نجاتی صفا، استاد دانشگاه علوم پزشکی تهران و گرداننده پنل در پاسخ به اینکه با توجه به این نتیجهگیری موسسات خیریه کشور تا چه اندازه آمادگی کمکرسانی به بیماران را دارند، به خبرنگار سپید گفت:
«موسسات خیریهای که وجود دارد سازماندهی نشدهاند و آنهایی هم که با سازماندهی پیش می روند افراد بیمار به آنها رجوع نمیکنند. در رابطه با مسائل خیریه در ایران یک آسیبشناسی کلی باید صورت بگیرد. اکثر افراد مایل هستند مستقیماً به بیماران کمک کنند تا اینکه مبلغ مورد نظر خود را که برای خیریه کنار گذاشتهاند به موسسات خیریه بدهند.» به عقیده نجاتیصفا همین موضوع باعث ریشه نگرفتن موسسات خیریه شده و در نتیجه کمک زیادی از دست آنان برنمیآید. نجاتیصفا در پاسخ به اینکه در کشورهای دیگر وضع به چه صورتی است، گفت: « بستگی به سیستم بهداشتی و درمانی کشور مورد نظر دارد. اگر سیستمهای درمانی آنها عمومی باشد، بنابراین تمام خدمات را دولت پرداخت میکند. اما اگر سیستم به شکل بیمههای خصوصی باشد، مانند آنچه در ایالات متحده آمریکا وجود دارد، ممکن است فردی که بیمه نداشته باشد نتواند اصلاً پیوند را بگیرد. بنابراین به این بستگی دارد که شما چقدر بتوانید پول دهید تا بیمه شوید. البته در کشور آمریکا بیمههای پایه و بیمههای خاص وجود دارد. معمولاً خدمات پزشکی که آنجا انجام میشود تحت پوشش بیمه است. اگر آنجا کسی بیمه نباشد، برای پرداخت هزینههای خود دچار مشکل میشود. ولی با این حال در آنجا مکانیسمهای دیگری هم برای حمایت بیماران وجود دارد.»
بیماران با سوءمصرف مواد را هم جراحی کنید
مسئله قابل بحث دوم در این نشست بیمارانی بودند که به سومصرف مواد و دارو دچار هستند. این مواد میتواند شامل انواع مواد مخدر، مواد محرک و داروهایی باشد که در مصارف غیردرمانی توسط افراد مصرف میشود. خود این داروها مانند تریاک، هروئین و موادی از این دست، به تنهایی منجر به از کار افتادگی و آسیب به کبد نمیشوند. اما خیلی از آنها امکان دارد خطر ابتلا به بیماریهای کبدی را افزایش دهند. برای مثال از طریق تزریق با سرنگهای آلوده امکان دارد به آلودگیهای ویروسی دچار شوند که منجر به ابتلا به بیماری هپاتیت میشود. بنابراین میتوان گفت زمینهای را فراهم میکنند تا بیماریهای کبدی به وجود بیایند.
در این جلسه مطرح شد که این بیماران را نمیتوان به سادگی جراحی پیوند کرد و سیاست دنیای پزشکی نیز در حال حاضر میگوید فردی که دچار سومصرف مواد است، نباید پیوند کبد داشته باشد. چرا که امکان دارد تبعیت وی از درمانهای پس از پیوند کافی نباشد. بنابراین جلوگیری از پیوند، علت پزشکی دارد و به علل اخلاقی نیست. با این همه مسئله بر جای خود برقرار است. این افراد از جراحی عقب میمانند و امکان دارد به همین دلیل، جان خود را از دست دهند. در این نشست این پرسش مطرح شد که آیا ما به لحاظ اخلاقی کار درستی میکنیم که این افراد را از رده فهرست دریافتکنندگان عضو خارج میکنیم و دریافت آنان را محدود میکنیم یا نه، باید با آنان هم مانند باقی بیماران رفتار شود و هیچ تبعیضی صورت نگیرد؟ نتیجه صحبتها و نظرات متفاوت در نهایت به این رسید که در سیستم ایران، افراد حتماً باید در حالت پرهیز باشند که پیوند بر روی آنها انجام شود. شکل درست آن این است که سرویسهایی وجود داشته باشد تا درمانهای مربوط به اعتیاد در آنها ارائه شود و بیماران بتوانند این درمانها را دریافت کنند تا آماده پیوند کبد باشند. یعنی این دو باید در کنار هم دیده شود.
نجاتیصفا در پاسخ به اینکه این درمانهای نگهدارنده دقیقاً چه مواردی است و روند به چه صورت است به سپید گفت:
« لازم نیست لزوماً صبر کنیم تا فرد حتماً روند درمانی ترک مواد مخدر را طی کند. همین که تحت درمانهای نگهدارنده مانند متادون قرار بگیرند، کافی است تا پیوند روی آنها انجام شود. متادون تاثیری روی روند انجام پیوند کبد ندارد. این ماده به عنوان درمان استفاده میشود و با مصرف مواد مخدر متفاوت است. از سوی دیگر در تحقیقات ما نیز مشاهده شده مصرف متادون در دوره پیوند کبد روی جریان پیوند و بهبودی پس از آن هیچ تاثیری نمیگذارد.»
موقعیت اجتماعی افراد در اولویت دریافت عضو تاثیری ندارد
سومین مسئله مورد بحث، موقعیت اجتماعی افرادی است که به پیوند عضو احتیاج دارند. واضح است که موقعیت اجتماعی هیچگاه به لحاظ اخلاقی نباید معیاری برای انتخاب این موضوع باشد که چه کسی بیشتر به عضو احتیاج دارد. اما پرسش مطرح شده در این جلسه این بود که اگر شرایط جسمانی دو بیمار و موقعیت بیماری هر دو، کاملاً یکسان باشد، در این صورت آیا میتوان به موقعیت اجتماعی آنها نگاه کرد یا نه. در این بخش مثال زده شد که شرایط یک زن و یک مرد کاملاً یکسان است. با این همه، زن مادر دو فرزند کوچک است و مرد، خانوادهای برای نگهداری ندارد. هرچند در زمینه نتیجه مشخصی اعلام نشد اما اکثریت اعضای پنل مخالف آن بودند که مجرد یا والد بودن و در کل، موقعیت اجتماعی یک فرد باید در نظر گرفته شود. همچنین گفته شد یک پزشک جز شرایط جسمانی یک بیمار به هیچ دیگری نباید توجه داشته باشد. گرداننده پنل، در رابطه با نتیجه مشخص این مبحث گفت: « به هر حال پاسخ به این پرسش بسیار پیچیده است و شاید هیچ جواب مشخصی برای آن وجود نداشته باشد. درست است که این موقعیت خیلی پیش نمیآید ولی با این وجود باید حتماً این شرایط را پیشبینی کرد تا در صورتی که زمانی پیش آمد، پزشک انتخاب خود را به روشنی انجام دهد و دچار سردرگمی نشود.»
ارتباط دهنده و گیرنده عضو باید خواسته دو طرف باشد
آخرین موضوع بررسی در مباحث اخلاقی در پنل اخلاق جراحی پیوند، ارتباط بین خانوادههای اهداکننده و گیرنده عضو بود. در جریان پیوند عضو، گاه یک طرف از خانوادهها خواستار ایجاد ارتباط با طرف دیگر هستند. برای مثال بسیاری از خانوادههایی که فردی از آنها طی یک مرگ مغزی، اعضای خود را اهدا کرده است، میخواهند فردی که عضو به آنها اهدا شده است را ببیند، یا بسیاری از خانوادههایی که عضو را دریافت کردهاند، علاقه دارند از حانواده طرف مقابل تشکر کنند. اما به عقیده اعضای پنل، این خواستار و دیدار باید دو طرفه باشد. به گفته نجاتیصفا، پیش آمده به مادری که کودک خود را از دست داده و اعضای کودک اهدا شده، بدون هماهنگی و آمادگی قبلی گفته شده قلب فرزند شما در سینه این مرد میتپد. مسلماً این مادر حال روحی خوبی پیدا نمیکند و به لحاظ اخلاقی درست نیست زمانی که تنها یک طرف قضیه خواستار ایجاد ارتباط است، ارتباط صورت بگیرد.» نظر افراد شرکتکننده در اینباره هم مشخص بود. این ارتباط نباید یک ارتباط مستقیم و با توافق یک نفر باشد. درست این است که از طریق سیستم دیگری که هماهنگکننده عضوهای پیوند است در ارتباط باشند.
نجاتی صفا در این زمینه میگوید: «شکل استاندارد و اخلاقی جریان اهدای عضو این است که خانوادهها و هویتها باید ناشناس باشد و ناشناس باقی بماند. اگر هم دو خانواده خواستار دیدار و ارتباط هستند باید از طریق سیستمهای پیوند عضو با یکدیگر ارتباط برقرار کنند.»